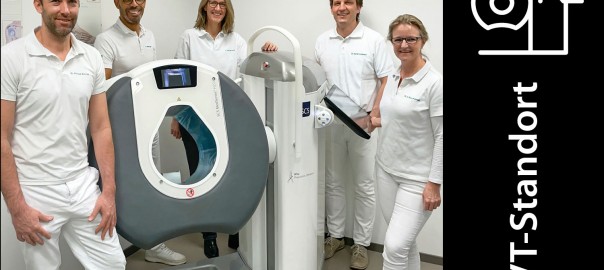
Zusammen mit Dr. S. Semler und Prof. F. Mittag arbeitet Prof. Dr. med. Ipach im MVZ Orthopädie Straubing, in welchem, im Rahmen der Therapie, das gesamte Spektrum der konservativen sowie operativen Orthopädie angeboten wird. Getreu ihrem Motto „Alles aus einer Hand“, haben sie sich Ende des Jahres 2020 dazu entschieden, ihr Behandlungsspektrum mit dem SCS DVT zu ergänzen, um ihren Patienten eine sofortige Therapieplanung zu ermöglichen:
„Erstmalig sind wir über einen Kollegen auf das DVT aufmerksam geworden und haben uns dann zusätzliche Informationen online sowie über den BVOU besorgt. Ausschlaggebend für uns war dabei die herausragende Bildqualität, die auch explizite Fragestellungen im Bereich des Fuß- und Kniegelenks unter Belastung möglich macht“, sagt Prof. Dr. med. Ipach zum Entscheidungsprozess.
Prof. Dr. med. Ipach teilt seine Erfahrungen mit der Implementierung des SCS und den Vorteilen für die Patienten und die Praxis:
„Die Lieferung, die Einweisung und auch die Schulung des Praxispersonals war optimal und verständlich – alles war von der ersten Minute an perfekt koordiniert. Das SCS DVT lässt sich sehr einfach bedienen, sodass die Einstellungen innerhalb kürzester Zeit von allen Mitarbeiterinnen erlernt werden konnten. Nicht nur wir, sondern auch die Patienten sind von der Bildgebung begeistert – ohne großen Zeitaufwand kann durch das DVT nun eine sofortige Therapieplanung erfolgen.“
MVZ Orthopädie Straubing
Dr. Hierl · Dr. Semler · Prof. Ipach · Prof. Mittag
Stadtgraben 1
94315 Straubing
www.orthopaedie-straubing.de
Digitale Volumentomografie mit dem SCS MedSeries® H22
SCS steht für Sophisticated Computertomographic Solutions und beschreibt die Lösung für die anspruchsvolle 3-D-Bildgebung mit höchster Strahlenhygiene, höchster Bildauflösung sowie höchster Zeitersparnis für Patient, Praxis und Arzt – als Win-Win-Win-Situation – gleichermaßen.
Der digitale Volumentomograf SCS MedSeries® H22 besitzt ein breites Indikationsspektrum und ist aus der Orthopädie und Unfallchirurgie nicht mehr wegzudenken. Mit dem platzsparenden Design findet das SCS MedSeries® H22 DVT in jeder Praxis einen Platz. Dank der hohen Strahlenhygiene und der Auflösung von bis zu 0,2 mm ist das SCS DVT auch in der Pädiatrie anwendbar. Die vom SCS DVT ausgehende Strahlendosis kann unterhalb der täglichen terrestrischen Strahlendosis eingestellt werden und ist im Vergleich zur Computertomografie um bis zu 92% geringer.
Die hochauflösenden Schnittbilder stehen, inklusive Rekonstruktionszeit, innerhalb von drei Minuten in multiplanarer Ansicht (axial, koronal, sagittal) sowie in 3-D am Befundungsmonitor zur Beurteilung durch den behandelnden Arzt zur Verfügung. Im Resultat ist es mit dem SCS DVT möglich, eine 3-D-Schnittbilddiagnostik durchzuführen, die sehr strahlungsarm ist, eine exakte Beurteilung von Grenzflächen zwischen Metall- und Knochenstrukturen zulässt, und sehr einfach am Patienten anzuwenden ist.
Jetzt kostenfreie Beratung und DVT-Live-Demo anfordern
Kontaktieren Sie uns für eine kostenfreie Beratung zum planungssicheren Einstieg in die 3-D-Bildgebung oder für eine Live-Demonstration an einem DVT-Standort in Ihrer Nähe. Weitere Informationen erhalten Sie auf unserer Website unter www.myscs.com/bvou oder per E-Mail an bvou@myscs.com.