Berlin – Die Pflege stärken und den Beruf wieder attraktiver machen – beides gehört zu den politischen Zielen von Bundesgesundheitsminister Jens Spahn. Jüngste Maßnahmen: Untergrenzen fürs Pflegepersonal auf bestimmten Stationen wie der Unfallchirurgie, Ausgliederung der Pflegeanteile aus den DRG, unbudgetierte Finanzierung jeder neuen Pflegestelle. Erste Erfahrungen zeigen: Wo ein Wille ist, ist noch lange kein Weg.
Unter der Überschrift „Die Krankenhäuser und ihre Mitarbeiter schlagen Alarm – die Politik muss endlich handeln“ veröffentlichte die Deutsche Krankenhausgesellschaft (DKG) zum Auftakt des 42. Deutschen Krankenhaustags am 18. November 2019 in Düsseldorf einen wütenden Appell, unterstützt von weiteren Akteuren im Krankenhausbereich. Punkt 2 lautete: „Die Mitarbeiter im Krankenhaus versorgen Notfälle und retten Leben rund um die Uhr, auch wenn es einmal eng wird. Mit den starren Personalvorgaben aus dem Bundesgesundheitsministerium (BMG) wird in Kauf genommen, dass Intensivkapazitäten eingeschränkt werden und Krankenhäuser zukünftig die Aufnahme von Schlaganfallpatienten zeitweise ablehnen müssen.“
Ein Drittel sperrte Intensivbetten
DKG-Präsident Dr. Gerald Gaß legte nach: Man erlebe, dass durch starre Personalvorgaben Leistungen, für die es Kapazität gebe, nicht erbracht werden dürften. Eine Umfrage im Rahmen einer repräsentativen Stichprobe des Krankenhausbarometers hatte bereits im September 2019 ergeben: 37 % aller Kliniken mussten Betten auf ihren Intensivstationen schließen, um die Pflegepersonaluntergrenzen (PpUG) einzuhalten. 29 % mussten ganze Bereiche zeitweise von der Notfallversorgung abmelden. „Werden nun noch weitere Bereiche mit Untergrenzen arbeiten müssen, kann das nicht mehr steuerbare Auswirkungen haben“, warnte Gaß damals. Doch genau das ist vorgesehen: Nach Intensivmedizin, Geriatrie, Kardiologie und Unfallchirurgie gelten seit Anfang 2020 nun noch für die Bereiche Herzchirurgie, Neurologie, Neurologische Schlaganfalleinheit und Neurologische Frührehabilitation Untergrenzen fürs Pflegepersonal.
Zwar steht bislang die Intensivmedizin im Fokus, wenn es um die Auswirkungen der Pflegepersonaluntergrenzen geht. Doch mit dem Pflegepersonalstärkungsgesetz beziehungsweise der entsprechenden Rechtsverordnung wurden eben auch für die Unfallchirurgie klare Personaluntergrenzen festgelegt. In der Tagschicht dürfen danach maximal zehn Patienten von einer Pflegekraft versorgt werden, in der Nachtschicht 20. Quartalsweise sind die durchschnittliche Pflegepersonalausstattung (differenziert nach Pflegefachkräften und -hilfspersonal), die durchschnittliche Patientenbelegung (gemessen nach dem Mitternachtsbestand) und die Anzahl der Schichten, in denen die Untergrenzen nicht eingehalten wurden, an das Institut für das Entgeltsystem im Krankenhaus und die örtlichen Vertragsparteien nach dem Krankenhausentgeltgesetz zu melden.
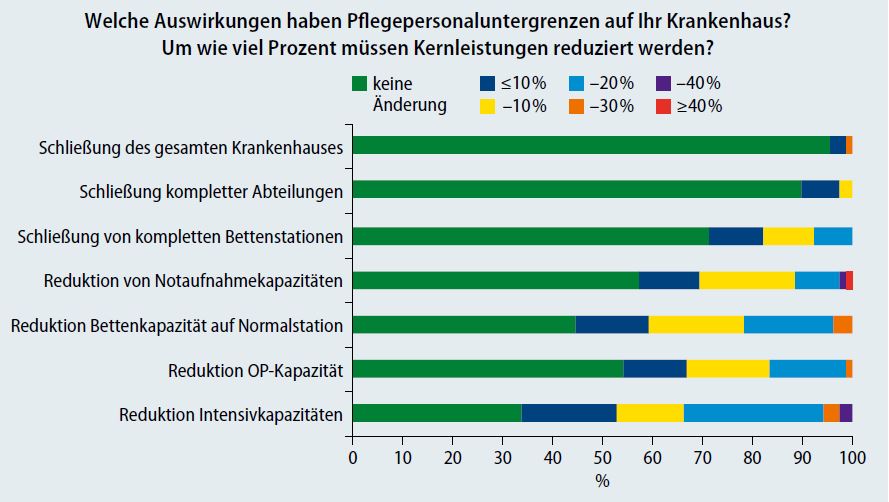
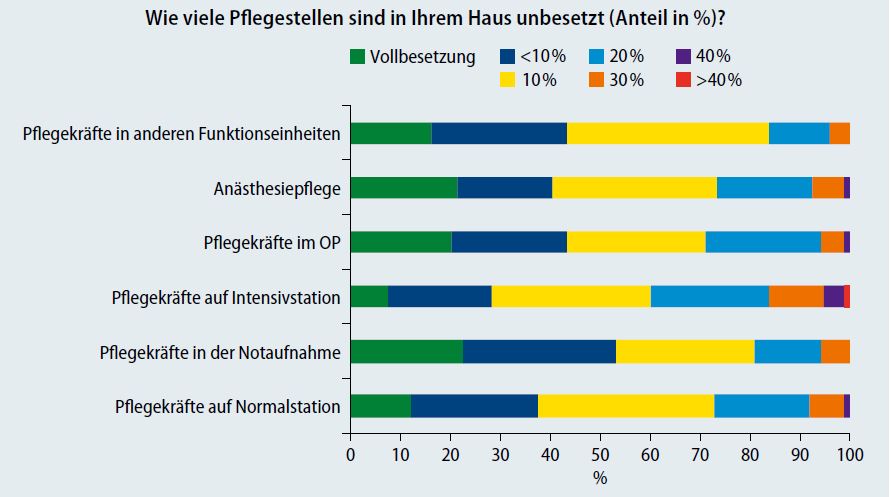
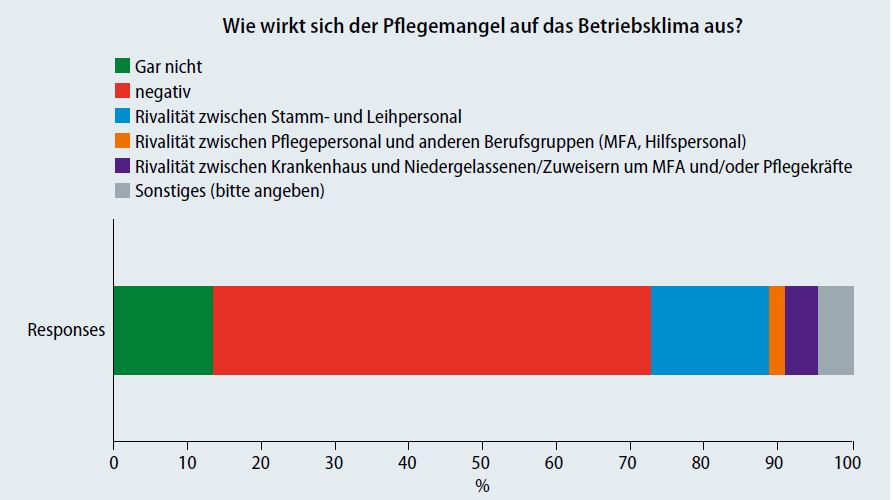
Eine Umfrage des BVOU und des VLOU unter ihren Mitgliedern hat erbracht (Abb. 1, Abb. 2, Abb. 3): Viele fühlen sich durch die neuen Vorgaben belastet, die Auswirkungen sind immens. Zwar sind die Angaben nicht repräsentativ. Doch die insgesamt 130 Rückmeldungen lassen schlaglichtartig erkennen, welche Schwierigkeiten die Häuser insgesamt mit den Untergrenzen zu bewältigen haben und wie sich dies auf die Patientenversorgung auswirkt. Geantwortet haben dabei zu mehr als zwei Drittel Chefärzte, vertreten waren alle Anbieter, von Häusern der Grund- und Regelversorgung bis hin zu Universitäts- und Privatkliniken. Aus den großen Bundesländern Baden-Württemberg, Bayern und Nordrhein-Westfalen stammen mehr als die Hälfte der Antworten.
Weniger Operationen und Notaufnahmen
Befragt nach der Reduzierung der Kernleistungen und Einschränkungen, antworteten 89 Ärzte. Zwei Drittel berichteten von geringeren Intensivkapazitäten. Mehr als die Hälfte führte eine Verringerung der Bettenkapazität an. Knapp die Hälfte gab geringere Operations- beziehungsweise reduzierte Notaufnahmekapazitäten an. Viele Teilnehmer äußerten sich auch zu unbesetzten Pflegestellen. Demnach sind nur wenige Bereiche voll besetzt. Die Regel sind erhebliche Lücken. Die Reaktionen darauf sind von Haus zu Haus offenbar unterschiedlich. Aus einem Teil der Antworten geht hervor, dass die volle Kapazität gefahren wird – und Unterschreitungen der Pflegepersonaluntergrenzen in Kauf genommen. Andere Häuser reduzieren Betten, Kapazitäten in Funktionseinheiten, übertragen Pflegeaufgaben auf Ärzte oder Medizinische Fachangestellte (MFA) aus dem ambulanten Sektor beziehungsweise auf Hilfspersonal.
Die Bemühungen der Kliniken, mehr Pflegekräfte zu bekommen, sind demnach vielfältig und teilweise unter dem Strich sinnlos: Leiharbeit steht ganz oben. Aber auch das Abwerben von Kräften aus anderen Häusern oder von MFA sowie von Pflegepersonal aus dem Ausland. Angeführt wird als Lockmittel zudem eine bessere Bezahlung. Dass sich der Pflegemangel gar nicht auf das Betriebsklima auswirkt, meinen nur wenige. Viele berichten von negativen Folgen, einschließlich Rivalitäten zwischen Stamm- und Leihpersonal beziehungsweise Pflegepersonal und anderen Berufsgruppen.
Selbst innerhalb der Pflegeberufe werden die Untergrenzen kritisch gesehen. Diese Restriktion sowie weitere Gesetzesänderungen waren ein großes Thema beim Krankenhaustag. Gaß hatte ebenso bereits im September erklärt: „Auch auf die Attraktivität der Pflegeberufe wirken sich die PpUG negativ aus.“ Denn die Personalbesetzung muss tagesaktuell gesteuert werden. 53 % der Häuser gaben fürs Krankenhausbarometer an, sie müssten Dienstpläne deshalb kurzfristig ändern. Ein Drittel der Kliniken meldete mehr Arbeitsstunden und vermehrte Abrufe von Pflegekräften aus der freien Zeit.
Wackelige Dienstpläne demotivieren
Prof. Dr. Christa Büker von der Fachhochschule Bielefeld berichtete von einer Studie mit einem Schwerpunkt Dienstplan. Danach wünschen sich Pflegekräfte vor allem genügend Kollegen, um das Arbeitsaufkommen angemessen abzudecken, und einen Dienstplan vier Wochen vor dem ersten Geltungstag. Die Untergrenzen, so gut sie gemeint sein mögen, demotivieren also am Ende diejenigen, die so dringend gebraucht werden: die Pflegekräfte. Prof. Dr. Sabine Berninger, Vizepräsidentin des Deutschen Berufsverbands für Pflegeberufe, verwies erneut darauf, dass die Untergrenzen keineswegs keine valide pflegewissenschaftliche Grundlage hätten: „Sie orientieren sich vielmehr an schlecht ausgestatteten Häusern.“
Auch eine weitere Änderung, von Jens Spahn als Erfolg verkauft, wird den Krankenhäusern und damit auch O und U ab 2020 noch Sorgen bereiten: Die Herauslösung der Pflegekosten aus den Fallpauschalen. Ende Oktober 2019 haben sich DKG, Spitzenverband Bund und der Verband der Privaten Krankenversicherung auf den Krankenhausentgeltkatalog 2020 geeinigt. Danach werden nun rund 15 Milliarden €, die die Krankenhäuser für die Pflege in bettenführenden Abteilungen ausgeben, gesondert finanziert – orientiert an den tatsächlichen Ausgaben des einzelnen Krankenhauses. Abgerechnet werden die Pflegekostenanteile nicht separat, sondern mit DRG-Bezug: Ein hoher Pflegeaufwand in einer Leistung wird höher vergütet: „Formal bleibt der DRG-Katalog erhalten, bekommt aber neben dem bislang bekannten Relativgewicht je Fall nun auch ein Relativgewicht für den Pflegetagessatz.“
Vollfinanzierung verpufft
Andrea Lembke, Präsidiumsmitglied im Deutschen Pflegerat, hält dies nicht für einen Befreiungsschlag. Bei aller berechtigten Kritik daran, dass DRG-Mittel für die Pflege bislang nicht ausreichend in diesen Bereich geflossen seien, sei das Geld immerhin da gewesen. Aber: „Jetzt haben die Häuser, wenn nicht genug Pflegekräfte da sind, eine Deckungslücke.“ Finanziert werde nämlich Pflege nur dann, wenn auch jemand pflege. Hinzu komme, so Lembke, dass Personal für Patiententransporte oder die Serviceassistenten im neuen Pflegebudget nicht vorgesehen seien.
Und auch die gelobte Vollfinanzierung jeder zusätzlichen neuen Stelle in der Pflege findet nicht den ungeteilten Beifall der Expertin, im Gegenteil. Zum ersten Mal seit 25 Jahren habe man zwar das Gefühl, einstellen zu können an Pflegekräften, wen man wolle, aber: „Man könnte denken, dass diese Regelung nur Eingang in ein Gesetz gefunden hat, weil die Menschen eben nicht da sind. Sonst gäbe es eine Kostenexplosion.“
Anke Wittrich, stellvertretende Geschäftsführerin im Bundesverband Geriatrie, führte weitere Minuspunkte auf: Bei der Arbeit an der Ausgliederung der Pflegekostenanteile aus den DRG habe man festgestellt, dass in manchem Posten gar nicht 100 % Pflegekosten stecken, sondern auch noch Anteile von Sach- oder Arzneimittel. Wird nun hin- und hergerechnet, landet im neuen Pflegebudget unter Umständen weniger Geld, als für die Pflege in der alten DRG enthalten war. Ihrer Meinung nach ist es auch ein Problem, dass zwar jede neue Pflegekraft bezahlt werden soll, aber nur in Höhe des tarifvertraglich vereinbarten Entgelts. Honorare für Leiharbeitsfirmen dürften nicht angegeben werden. Hier könne man zwar die Position der Krankenkassen einerseits verstehen, so Wittrich. Man wisse aber andererseits, dass es dauern werde, bis sich alles zurechtgeruckelt habe.
Der Reha-Bereich bleibt außen vor
Die kaufmännische Geschäftsführerin Dr. Christiane Hinck-Kneip und der Betriebsratsvorsitzende der Universitätsklinik Gießen Klaus Hanschur haben die Probleme gerade im Interview mit der FAZ am 12. Dezember 2019 offen benannt. Ohne Leiharbeiter laufe der Laden nicht, räumte der Betriebsrat ein. Und die Geschäftsführerin ließ wissen, Zeitarbeitskräfte kosteten etwa das Dreifache, weil man unter anderem auch Kosten für die Unterkunft übernehmen müsse.
Berninger führte in Düsseldorf weitere Herausforderungen an. In ihrem Haus sei man gerade dabei zuzuordnen, welche Pflegestellen überhaupt ins neue Pflegebudget gehörten – irrsinnge Kleinarbeit. Hinzu kommt, dass Pflegepersonal im Reha-Bereich nicht pflegebudgetrelavant ist.
Die große Unzufriedenheit mit den Untergrenzen hat zu einer ungewöhnlichen Allianz geführt. DGK, die Gewerkschaft ver.di und der DBfK arbeiten daran, Jens Spahn von Alternativen zu überzeugen. Gemeinsam ließen sie bis Ende 2019 an knapp 50 Häusern eine Variante der sogenannten Pflegepersonal-Regelungen (PPR) erproben, die mehr Spielraum lässt. Mitte Januar haben sie das neue Instrument PPR 2.0 erst Spahn, dann Medienvertretern vorgestellt. Sie hoffen, erst den Minister und dann die Koalition davon überzeugen zu können, dass es auch noch anders gehen kann. Dr. Bernd Metzinger, DKG-Geschäftsführer, wies aber beim Krankenhaustag auch darauf hin, dass die heutigen Probleme nicht vom Himmel gefallen sind und die Pflege jahrelang kaputtgespart wurde: „Ich habe bereits 2008 gesagt, dass es irgendwann soweit kommen wird, dass die Pflegekräfte die Leistungsfähigkeit der Krankenhäuser begrenzen werden.“ Heute ist es soweit.
Fazit: Man darf mutmaßen, dass – trotz gegenteiliger Lippenbekenntnisse – die Pflegepersonaluntergrenzen und die Ausgliederung der Pflegepersonalkosten aus den Fallpauschalen ganz wesentlich auch Strukturmaßnahmen darstellen, die Kliniken wirtschaftlich in die Knie zwingen werden. Sie sollen im Ergebnis zu einer „Bereinigung“ der Krankenhauslandschaft führen. Das geht zunächst jedenfalls auf Kosten der Mitarbeiter und vor allem: auf Kosten der Patienten.
Prof. Dr. Dr. Reinhard Hoffmann
Frankfurt/Main
Vizepräsident BVOU
Prof. Dr. Michael Schädel-Höpfner
Neuss
Vorsitzender VLOU
Dr. Jörg Ansorg
Berlin
Geschäftsführer BVOU
Sabine Rieser
Berlin
Fachjournalistin