Auf www.Facts4Fractures.de finden Orthopäd:innen und Unfallchirurg:innen maßgeschneiderte Informationen über Knochenerkrankungen. Die Fortbildungsplattform bietet umfassende Einblicke in die (Differential-)Diagnostik von osteologischen Erkrankungen. Das Herzstück der Seite bilden die CME-zertifizierten Fortbildungen der beliebten Reihe „Let’s discuss Osteo“. Das aktuelle Seminar der erfolgreichen Fortbildungsreihe ist nun on demand verfügbar:
Online-Seminar mit PD Dr. med. Lothar Seefried

Seltene Knochenerkrankungen stellen Orthopäd:innen und Unfallchirurg:innen immer wieder vor Herausforderungen. Die Symptome sind oft subtil, ähneln häufigeren Erkrankungen und können leicht übersehen werden. Wie können Sie Ihr diagnostisches Auge schulen, damit Ihnen nichts entgeht? Im Rahmen seines Vortrags „Seltene Knochenerkrankungen im Praxisalltag“ zeigt PD Dr. med. Lothar Seefried anhand anschaulicher Kasuistiken, wie ein genauer Blick zu einer korrekten Diagnose beitragen kann.

Referent: PD Dr. med. Lothar Seefried, Orthopädische Klinik König-Ludwig-Haus, Würzburg
Moderator: Prof. Dr. med. Christopher Niedhart, Heinsberg
Veranstalter: med-kompakt, unterstützt von Alexion
Weitere Online-Seminare der Reihe „Let’s discuss Osteo“ sind bereits in Planung:
 |
05.06.2024Pseudarthrose und chirurgische InterventionJetzt anmelden |
Prof. Dr. med. Uwe Maus |
 |
09.10.2024Kraniosynostosen – Ursachen und therapeutische OptionenJetzt anmelden |
Prof. Dr. med. Tilmann Schweitzer |
Sie möchten kein Seminar verpassen? Dann lassen Sie sich doch unkompliziert und bequem per Mail erinnern und melden Sie sich für den Info-Service an.

Falls Sie nicht live dabei sein können, sind alle Seminare im Nachgang on demand verfügbar. Zuletzt sprach Prof. Dr. med. Andreas Kurth über Frakturen bei Osteoporose. www.Facts4Fractures.de
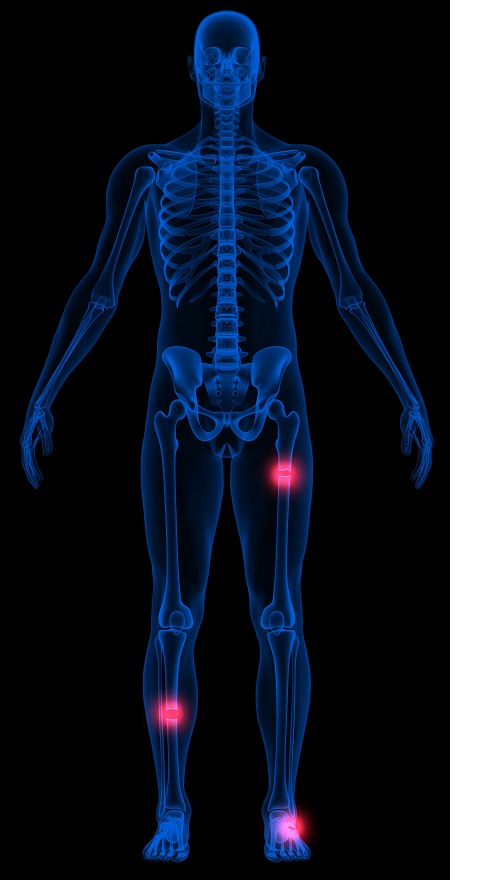
Eine seltene Erkrankung, die oft fehldiagnostiziert wird, ist die Hypophosphatasie (HPP).1 HPP ist eine erbliche Knochenmineralisierungsstörung und führt bei Patient:innen u. a. zu den unterschiedlichsten osteologischen Symptomen.2,3,4 Dazu gehören:
– Stressfrakturen
– Frakturheilungsstörungen
– Osteomalazie
– Muskelschwäche
– Verformungen der Knochen
– Früher Zahnverlust in der Kindheit
– Knochen- und Gelenkschmerzen
Die geschätzte Prävalenz der HPP liegt zwischen 1:3100 und 1:508.5 Diagnostiziert wird die Erkrankung durch eine Blutuntersuchung: Der zentrale Laborwert ist dabei die alkalische Phosphatase (AP), aber auch Pyridoxal-5-Phosphat (PLP) und Phosphoethanolamin (PEA) sind wertvolle diagnostische Parameter. Hier hebt sich die HPP mit einer zu geringen Aktivität der AP von der Osteoporose ab.6 PEA und PLP sind in der Regel erhöht.7
Osteo auf die Ohren
Im Podcast „Let’s talk Osteo“ reden wir mit Expert:innen und Patient:innen über aktuelle Themen der Osteologie. Wir sprechen über Themen rund um verschiedene Knochenstoffwechselerkrankungen, zum Beispiel Hypophosphatasie. Gastgeber ist Dr. Falk Stirkat, Inhaber und Ärztlicher Leiter des medizinischen Zentrums Erlangen des Universitätsklinkums Gießen.
Entdecken Sie mit uns die faszinierende Welt der Osteologie!
_____________________________________________________________
Quellenverzeichnis:
[1] Högler W et al., BMC Musculoskelet Disord. 2019; 20:80.
[1] Whyte MP, Pediatric Bone. 2012; 771–794.
[1] Rockman-Greenberg C, Pediatr Endocrinol Rev. 2013; 10:380–8.
[1] Beck C et al., Open Bone J. 2009; 1:8–15.
[1] Tournis S et al., J Clin Med. 2021; 10(23):5676.
[1] Ng E et al., Osteoporos Int. 2023; 34(2):327–337.
[1] Whyte MP, Ann N Y Acad Sci. 2010; 1192:190–200.










 Osteoporose, Knochenmarködem, Pseudarthrose, vermindertes Wachstum – wussten Sie, dass die Ursache dafür eine erbliche Knochenmineralisierungsstörung sein kann?.[1] Hypophosphatasie (HPP) führt bei Patient:innen u. a. zu den unterschiedlichsten osteologischen Symptomen.[1,2,3,4] Insbesondere Stressfrakturen, Osteomalazie und Frakturheilungsstörungen werden jedoch oft als Anzeichen einer Osteoporose verkannt.[5,6] Lernen Sie, die Anzeichen für HPP zu erkennen:
Osteoporose, Knochenmarködem, Pseudarthrose, vermindertes Wachstum – wussten Sie, dass die Ursache dafür eine erbliche Knochenmineralisierungsstörung sein kann?.[1] Hypophosphatasie (HPP) führt bei Patient:innen u. a. zu den unterschiedlichsten osteologischen Symptomen.[1,2,3,4] Insbesondere Stressfrakturen, Osteomalazie und Frakturheilungsstörungen werden jedoch oft als Anzeichen einer Osteoporose verkannt.[5,6] Lernen Sie, die Anzeichen für HPP zu erkennen: