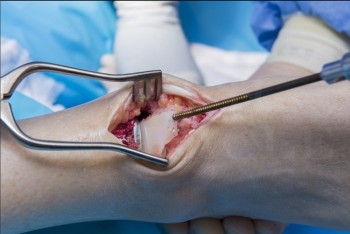
Kindliche Verletzungen der Wirbelsäule sind selten. Die Lokalisation der Verletzung sowie die zugrundeliegenden Ursachen variieren mit dem Lebensalter. Anatomische Charakteristika stellen besondere Herausforderungen an die bildgebende Diagnostik und Therapie. Aufgrund der biomechanischen Besonderheiten der heranwachsenden Wirbelsäule können im Vergleich zum Erwachsenen etablierte Therapien nicht undifferenziert übernommen werden.
Wie auch die aktuelle Multicenterstudie der Arbeitsgruppe Wirbelsäulentrauma im Kindesalter der Sektion Wirbelsäule der DGOU ergeben hat, sind Stürze und Verkehrsunfälle die häufigsten Ursachen für Verletzungen der Wirbelsäule. Typische Begleitverletzungen wie Verletzungen im Bereich des Kopfes und der Extremitäten gehen häufig mit einer Wirbelsäulenverletzung einher. Weitere Verletzungen finden sich meist in benachbarten Wirbeln.
Die HWS-Verletzungen treten eher bei jüngeren Kindern auf. Je jünger die Patienten waren, desto eher fanden sich die Verletzungen im Bereich der oberen HWS. Ältere Kinder zeigen eher Verletzungen im thorakolumbalen Bereich.
Begleitende neurologische Defizite sind selten.
Zumeist können die Verletzungen konservativ behandelt werden, dennoch benötigten 25% der Kinder eine operative Versorgung.
- Merke: Kindliche Wirbelsäulenverletzungen sind selten und ihre Charakteristika abhängig vom Alter.
Besonderheiten der kindlichen Wirbelsäule
Aufgrund der anatomischen Besonderheiten der wachsenden Wirbelsäule sind sowohl für die Diagnostik als auch Therapie Kenntnisse über die anatomischen Besonderheiten der heranwachsenden Wirbelsäule wichtig.
- Die Verknöcherung der unterschiedlichen Ossifikationszentren der Wirbelsäule ist altersabhängig und, je nach Region, unterschiedlich. Zur Beurteilung der Wirbelsäule im Kindes- und Jugendalter ist deren Kenntnis Voraussetzung.
- Die anteriore physiologische Keilform der Wirbelkörper, insbesondere im Bereich der HWS, zeigt sich typischerweise bei jüngeren Kindern und sollte nicht mit Frakturen verwechselt werden.
- Das Hauptbewegungssegment der Halswirbelsäule bei Kindern unter 8 Jahren ist zwischen dem 2. und 3. Halswirbelkörper. Pseudoluxationen, auch „Stufenphänomen“ genannt, können in diesem Bereich bei mehr als einem Drittel aller Kinder beobachtet werden und haben keinen Krankheitswert.
- Auch die ligamentären und muskulären Besonderheiten sind zu beachten: Beim Kleinkind artikuliert der Kopf mit dem Atlas horizontal. Die horizontalen und noch flachen Facettengelenke werden hier von einem schwachen Muskelapparat mit laxen Bandstrukturen bei großer Kopf-Körper-Relation gehalten. Mit zunehmendem Wachstum vergrößern sich die Neigungswinkel der Gelenkflächen bei C1/ C2 von 55° auf 70° und bei C2–C4 von 30° auf 60°–70°, wodurch eine höhere knöcherne Stabilität resultiert, zudem nimmt auch die muskuloligamentäre Stabilität zwischen dem 8. und 10. Lebensjahr zu und ähnelt bald dem Erwachsenen.
Für eine bessere Übersicht erscheint die von der AG Wirbelsäulentrauma im Kindesalter vorgeschlagene Alterseinteilung sinnvoll: I: 0 bis 6 Jahre, II: 7 bis 9 Jahre und III: 10 bis 16 Jahre.
Anamnese und klinische Untersuchung
Die Anamneseerhebung bei verunfallten Kindern ist meist erschwert. Da es sich oft um unbeobachtete Ereignisse handelt, ist die Fremdanamnese häufig leer.
Umso wichtiger ist die klinische Untersuchung. Hier deuten äußere Verletzungszeichen wie Schürfwunden und Hämatome, aber vor allem ein Druck- und Klopfschmerz sowie eine tastbare Lücke zwischen den Dornfortsätzen auf eine Wirbelsäulenläsion hin.
Gerade bei den Verletzungen der oberen Halswirbelsäule im Kleinkindalter zeigt sich oftmals eine Einschränkung der Beweglichkeit. Ältere Kinder beschreiben z.B. bei einer Densfraktur auch oftmals ein Instabilitätsgefühl während der aktiven Bewegung oder stützen ihren Kopf.
Die als Torticollis traumaticus bezeichnete Fehlstellung des Halses aufgrund eines akuten Traumas kann z. B. durch eine eine rotatorische atlantoaxiale Dislokation hervorgerufen sein.
Obligat ist zudem die orientierende neurologische Untersuchung der Sensibilität, der Motorik und der Reflexe. Ein segmentbezogenes neurologisches Defizit kann Hinweise auf das Vorliegen einer Rückenmarks-, Nervenwurzel- oder Plexusverletzung geben. Damit können Höhe sowie Ausmaß der Läsion eingrenzend bestimmt werden.
Bildgebende Diagnostik
Die bildgebende Diagnostik sollte mit einer minimalen Strahlenbelastung erfolgen, da Kinder mehr als Erwachsene durch Strahlung geschädigt werden. Gleichzeitig kann eine übersehene oder unterschätze Verletzung für das betroffene Kind schwerwiegende Folgen haben.
Daher ist die Indikation zur MRT- Untersuchung großzügig zu stellen, auch wenn im Kleinkindalter hierfür häufig eine Sedierung notwendig ist. Der hohe Anteil von seriellen Kompressionsfrakturen (Abb. 1) sowie der notwendige Ausschluss diskoligamentärer Instabilitäten macht sie vor allem auch bei Monoverletzungen, unabdingbar. Die Röntgendiagnostik hat weiterhin ihre Berechtigung, allein schon
wegen der schnellen Verfügbarkeit. Durch ärztlich (!) geführte dynamische Aufnahmen können zudem z.B. Instabilitäten im Bereich der HWS detektiert werden.
Das Computertomografie (CT) findet Anwendung bei Mehrfachverletzungen, komplexem Verletzungsmechanismus und kreislaufinstabilen, intubierten Kindern. Verbesserte Low-dose-Protokolle sorgen für eine Reduzierung der Strahlbelastung. Darüber hinaus ist sie bei Kompressionsfrakturen zur Planung einer operativen Therapie hilfreich. Reitende Luxationen im Bereich der HWS z.B. sind nur mit der CT ausreichend darstellbar, ebenso wie Gelenkfrakturen oder unklare Rotationsfehlstellungen der HWS.
 Klassifikation von Verletzungen
Klassifikation von Verletzungen
Halswirbelsäule
Die Klassifikation von Verletzungen der Halswirbelsäule im Kindesalter kann nur in Abhängigkeit vom Alter des Kindes erfolgen. Die für erwachsene Patienten weit verbreiteten traditionellen Klassifikationen sowie auch die Klassifikation der AO Spine für Frakturen der Halswirbelsäule können für die Altersgruppen I und II nicht übernommen werden.
Verletzungen der Halswirbelsäule beim Kind mit noch offenen Wachstumsfugen (Altersgruppen I und II) führen in der Regel zu Verletzungen der Epiphyse oder der Synchondrosen, weil diese die schwächsten Glieder im jeweiligen Bewegungssegment darstellen. In der Regel treten Zerreißungen auf, die sich in der Bildgebung als Erweiterungen der Epiphyse darstellen.
Im Bereich der oberen Halswirbelsäule können in allen Altersgruppen die bekannten klassischen Verletzungen auftreten. So ist altersabhängig der entsprechende Entwicklungsstand der Wirbelsäule zu bedenken, was beispielsweise bei der Detektion der häufigen Synchondrosenverletzungen im Densbereich oder bei Atlasfrakturen zu beachten ist.
Die Subluxation im atlantoaxialen Segment ist eine der häufigsten Ursachen des kindlichen Schiefhalses und wird häufig zu spät erkannt. Nach einem Infekt der oberen Atemwege als der häufigsten Ursache (als Grisel- Syndrom bekannt) ist das Trauma der zweithäufigste Auslöser.
Im Bereich der subaxialen Halswirbelsäule erfolgt die Einteilung der Epiphysenverletzungen – wie auch im Bereich der Brust- und Lendenwirbelsäule – nach Salter und Harris (<8 Jahre). Ab dem 10. Lebensjahr verschwinden die für Kinder speziellen Verletzungsmuster der Halswirbelsäule, sodass in der Altersgruppe III sämtliche Klassifikationen, welche für den erwachsenen Patienten erstellt wurden, angewendet werden können.
Brust- und Lendenwirbelsäule
Die Einteilung der Verletzungen erfolgt analog zu der oben aufgeführten Klassifikation subaxialer (C3-C7) Verletzungen.
Dabei können Frakturen mit einer Kompression des Wirbelkörpers ohne wesentliche oder geringe Dislokation als stabil beschrieben werden.
Instabile Frakturen hingegen werden als Wirbelkörperkompression mit Gelenkfortsatzfraktur und/oder Bogenfraktur/Bogenwurzelfraktur oder zusätzlicher Bandläsion jeweils in Kombination mit einer Fehlstellung definiert.
Im Bereich der Brust- und Lendenwirbelkörper sind zudem Abrisse der Syn- chondrosen zwischen den Bogenkernen und dem bipolaren neurozentralen Knorpel in Form einer traumatischen Spondylolyse möglich.
Bei Kindern/Adoleszenten (>8-18 Jahre) kann es zur Verletzung der ringförmigen Wirbelkörperrandleiste (Apophysenring) kommen. Hierbei handelt es sich um eine frakturierte Wachstumsfuge, die sich zum Teil spontan reponieren kann und so häufig der konventionellen Diagnostik verborgen bleibt. Die meisten Apophysenabrisse liegen bei den meist männlichen Adoleszenten lumbal-kranial, selten thorakal oder zervikal. Als Ursache werden chronische Überlastungen durch Sport oder ein adäquates Monotrauma angenommen. Die Symptome können einer Diskushernie ähneln. Die Einteilung erfolgt nach Takada und Epstein, wobei prinzipiell zwischen einer Dislokation nach ventral (betroffen Anulus fibrosus und vorderes Längsband) und die häufigere Dislokation nach dorsal unterschieden wird.
Therapie
Das Ziel der Therapie von kindlichen Wirbelfrakturen ist eine Wiederherstellung der anatomischen Verhältnisse und der Stabilität. Der Großteil der Verletzungen kann konservativ versorgt werden. Je älter die Kinder jedoch werden, umso fließender ist der Übergang zum bekannten Behandlungsregime beim Erwachsenen.
Hierbei ist das unterschiedliche Korrektur – und Regenerationspotenzial der einzelnen Wirbelsäulenabschnitte zu beachten. Mit zunehmender Instabilität wird eine operative Behandlung notwendig. So wird eine frühe Schmerzlinderung erreicht, eine progrediente Deformierung vermieden und nervale Strukturen durch eine frühzeitige Dekompression geschützt bzw. entlastet.
Bei neurologischem Defiziten ist in aller Regel eine operative Entlastung (Dekompression) der neuralen Strukturen erforderlich.
Die mögliche Ausbildung sekundärer Deformitäten zu beachten.
Instabilitätskriterien
Die AO-Klassifikation gibt Hinweise auf den Grad der Instabilität:
- A0-Frakturen sind als stabil anzusehen, ebenso Impressionsfrakturen vom Typ A1: Hier kann es allerdings bei einem Grunddeckplattenwinkel von 15–20° zu einer weiteren Fehlstellung kommen, ein Wirbelkörperödem über zwei Drittel des Wirbelkörpervolumens wird auch als Instabilitätskriterium angesehen.
- Liegt bei Typ-A2-Verletzungen eine Bandscheibenbeteiligung vor, kann ebenfalls eine Instabilität vorliegen, v. a. wenn zusätzlich auch ein Grunddeckplattenwinkel von 15–> 20° vorliegt.
- A3-Frakturen zeigen eine Verletzung der vorderen und mittleren Säule, i. d. R. ist die Bandscheibe mit betroffen.
- Das Gleiche gilt für komplette Berstungsbrüche vom Typ A4.
- B- Verletzungen mit Versagen der dorsalen oder ventralen osteo- ligamentären Zuggurtung gelten wie Typ-C-Frakturen als instabil.
- Zudem werden eine Höhenreduktion der Wirbelkörper von > 40 %–50 % ebenso wie eine Spinalkanaleinengung > 40 %–50 % als Instabilitätskriterien gewertet.
Konservative Therapie
Aus der Literatur ist die Spontankorrekturfähigkeit keilfömig komprimierter Wirbelkörper im Kindes- und Jugendalter bekannt, ab Risser-Stadium 3 ist diese jedoch reduziert.
Generell können persistierende ventrale Kyphosewinkel bis zu 10° gut kompensiert werden. Im Risser-Stadium 1–2 (Ossifikation von maximal ein bzw. zwei Dritteln der Beckenkammapophyse) auch 10–20°.
Laterale Kompressionen zeigen i. d. R. keine spontane Verbesserung und sollten eher korrigiert werden. Bei Risser-Stadium ≤ 2 wird bei einer Keilwirbelbildung von mehr als 10° das Tragen eines Reklinationskorsetts zur Druckentlastung der Wachstumszone und Stimulation des vorderen Wirbelkörperwachstums empfohlen. Eine konservative Ausheilung ist zudem bei rein ossären Chance-Frakturen im reklinierenden Korsett möglich.
Bei Kompressionsfrakturen im oberen BWS-Bereich ohne weitere thorakale Verletzung mit einem Kyphosewinkel ≤ 15° ist die frühfunktionelle Behandlung nach kurzer Bettruhe und suffizienter Analgesie mit Krankengymnastik, Rückenschulung und Muskelaufbau die zu empfehlende Therapie. Eine Sportkarenz sollte für 3 Monate eingehalten werden. Zur Verlaufskontrolle werden von den Autoren nach 3 und 6 Wochen bei exakter Darstellung der betroffenen Region an Heranwachsende adaptierte Zielaufnahmen mit reduzierter Strahlenbelastung sowie nach 6 Monaten und einem Jahr empfohlen.
Bandscheibenschaden
Aufgrund der besseren Kompensationsmechanismen scheint insbesondere bei Kindern der Bandscheibenschaden keine so wesentliche Rolle zu spielen, während Jugendliche ab dem 16. Lebensjahr bezüglich begleitender Bandscheibenschäden und Regenerationsoptionen den Erwachsenen ähneln. Laut Literatur wiesen in einer MRT-Untersuchung mindestens ein Jahr nach thorakolumbaler Berstungsfraktur und konservativem Vorgehen Kindern, die 14 Jahre oder jünger waren, keine Bandscheibenläsionen auf. Dem gegenüber zeigten sich bei den über 15jährigen Patienten mehrheitlich Bandscheibenschäden in den frakturangrenzenden Segmenten. Im Zweifelsfall sollte hier die Indikation zum MRT, gegebenenfalls auch im Verlauf, großzügig gestellt werden.
- Merke: Der Großteil der kindlichen Wirbelsäulenverletzungen kann konservativ behandelt werden. Dazu müssen aber Instabilitätskriterien vorher sicher ausgeschlossen werden.
Operative Therapie
Im Bereich der oberen HWS sind die meisten instabilen Verletzungen gut mit dem Halofixateur für bis zu 12 Wochen zu adressieren. Bei persistierender Instabilität oder nicht reponiblen Verletzungen können aber auch Osteosynthesen bzw. in seltenen Fällen Spondylodesen notwendig werden.
Subaxiale Verletzungen von HWK 3 bis HWK 7 treten eher bei jugendlichen Patienten auf. Die therapeutische Strategie richtet sich, folgend den Kriterien der AO Spine Klassifikation, nach der hier beschriebenen Verletzungsmorphologie.
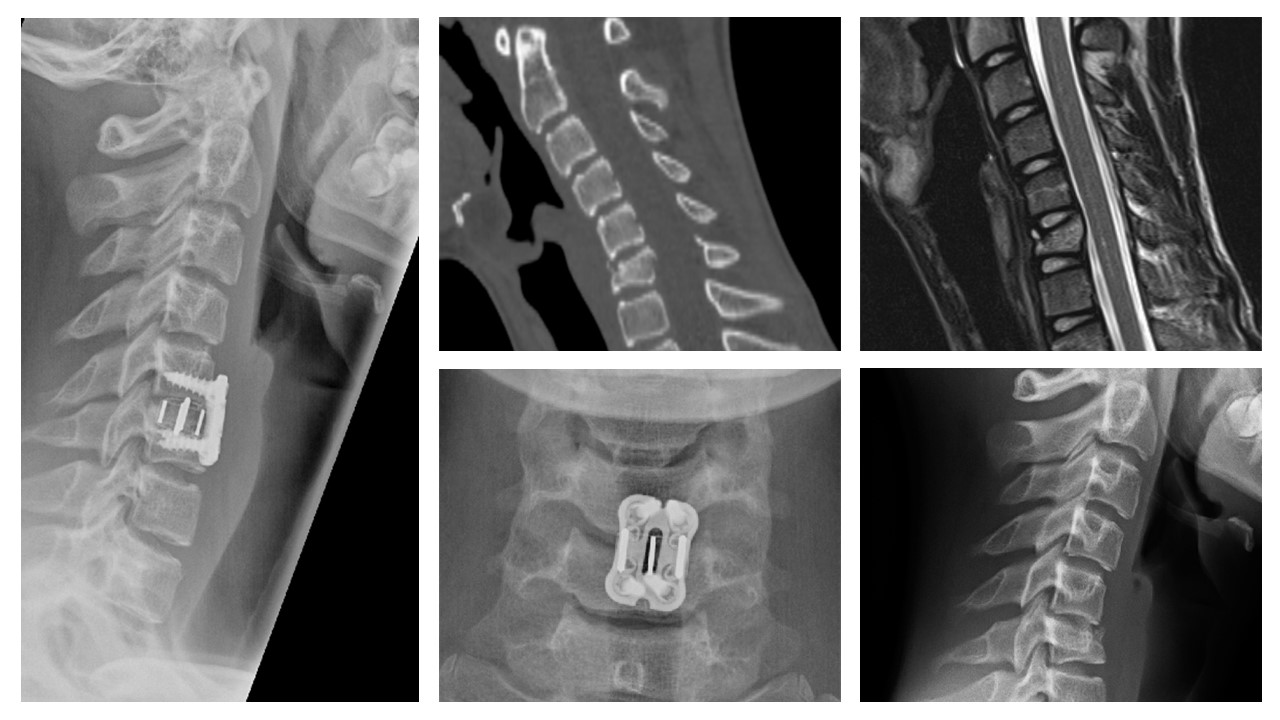
Bei den meisten instabilen Verletzungen wird die ventrale Plattenspondylodese mit interkorporeller Abstützung (bei Berstungskomponente durch partielle oder komplette Korporektomie und Wirbelkörperersatz) empfohlen (Abb.2).
Eine rein dorsale oder zusätzlich dorsale Stabilisierung kann bei besonderer Befundkonstellation möglich oder sogar notwendig sein. In diesen Fällen ist zumeist die Instrumentierung mit Massa lateralis Schrauben ausreichend.
 Thorakolumbal
Thorakolumbal
Bei älteren Kindern und Erwachsenen folgen Stabilisierungen der thorakolumbalen Wirbelsäule den Grundsätzen der Erwachsenentherapie und den oben beschriebenen Instabilitätskriterien der AO- Klassifikation. Isolierte Laminektomien sind bei Kindern kontraindiziert, außer es findet sich eine anders nicht zu behebende mechanische Einengung des Spinalkanals mit zuzuordnenden neurologischen Defiziten. Andernfalls können so im weiteren Wachstum erhebliche Deformitäten erzeugt werden.
Die Instrumentierung erfolgt je nach Frakturmorphologie mono-, bi- oder im Bereich der thorakalen Wirbelsäule je nach verletzungsform auch multisegmental (Abb. 3). Dislozierte ligamentäre Verletzungen sollten zuerst reponiert werden und je nach Alter des Kindes durch Verbinden der Dornfortsätze durch Cerclagen oder im fortgeschrittenen Alter ebenfalls mit einem dorsalen Fixateur stabilisiert werden. Bei sehr kleinen Kindern können die Dornfortsätze auch mit Polydioxanonkordeln oder FiberWire®-Fäden verbunden werden, die Nachbehandlung sollte dann im Korsett erfolgen.
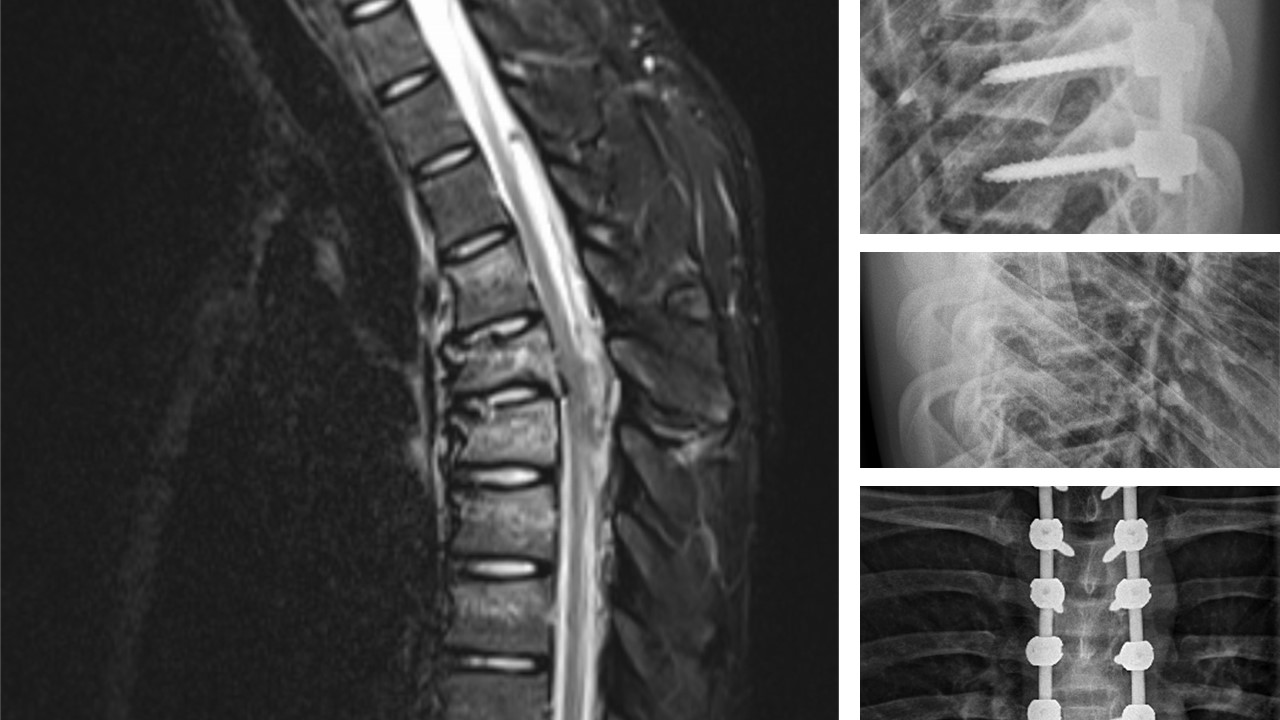 Wenn möglich kommen minderinvasive Verfahren mit kurzstreckigen dorsalen Stabilisierungen bei guter Aufrichtung durch die Lagerung mit mini- malinvasiven Repositionssystemen zur Anwendung. Eine Materialentfernung sollte zumeist frühzeitig nach 6–9 Monaten erfolgen, bei Verdacht auf eine Bandscheibenschädigung sollte vorher eine MRT-Untersuchung durchgeführt werden. Thorakolumbale Apophysenschäden mit in den Spinalkanal dislozierten Geweben müssen bei neurologischen Symptomen chirurgisch entfernt werden.
Wenn möglich kommen minderinvasive Verfahren mit kurzstreckigen dorsalen Stabilisierungen bei guter Aufrichtung durch die Lagerung mit mini- malinvasiven Repositionssystemen zur Anwendung. Eine Materialentfernung sollte zumeist frühzeitig nach 6–9 Monaten erfolgen, bei Verdacht auf eine Bandscheibenschädigung sollte vorher eine MRT-Untersuchung durchgeführt werden. Thorakolumbale Apophysenschäden mit in den Spinalkanal dislozierten Geweben müssen bei neurologischen Symptomen chirurgisch entfernt werden.
Ventrale Spondylodesen sind i.d.R. bei jüngeren Patienten nicht erforderlich. Selten werden diese Verfahren mit Wirbelkörperersatz bzw. Cage im Falle notwendiger Korrekturen bei ausgeprägten Fehlstellungen benötigt.
Prognose
Die Prognose von HWS- Verletzungen im Kindes- und Jugendalter ist sehr gut, wenn die Verletzung frühzeitig diagnostiziert wird.
Inkomplette neurologische Defizite haben bei Kindern eine relativ gute Prognose, da das Regenerationspotential hoch ist. Komplette Querschnittsyndrome dagegen erfahren auch bei Kindern selten eine Verbesserung.
Fehlstellungen werden teilweise über das weitere Wachstum ausgeglichen, vor allem je jünger die Kinder zum Zeitpunkt der Verletzung sind.
Unter 12 Jahren zeigt sich nur selten eine persistierende kyphotische Fehlstellung, da hier durch die Wachstumszonen ausgeglichen wird. Segmentale Kyphosen sind selten > als 10°.
Kaum ausgeglichen werden frontale Fehlstellungen; hier können im weiteren Verlauf posttraumatische Skoliosen entstehen, die jedoch selten 20° überschreiten.
Auch bei den häufigen Serienkompressionsfrakturen und Keilimpaktionsfrakturen ist eher selten mit posttraumatischen Deformitäten beim jungen Patienten zu rechnen.
Endplattenfrakturen korrigieren sich i. d. R. nicht, hier kann dann eine Störung des Wachstums die Folge sein. Verletzungen der Endplatten und Bandscheiben können zudem zu Spontanfusionen des Segments führen.
Prof. Dr. med. habil. Christoph-E. Heyde.,
Geschäftsführender Direktor und Bereichsleiter Wirbelsäulenchirurgie
der Klinik für Orthopädie,
Unfallchirurgie und Plastische Chirurgie am Universitätsklinikum
Leipzig
Dr. med Jan- Sven Jarvers
Oberarzt der Klinik für Orthopädie,
Unfallchirurgie und Plastische Chirurgie am Universitätsklinikum Leipzig
Literatur bei den Autoren