Übersetzt aus dem Englischen:
Erlernen Sie die chirurgische Technik der Revision einer Patellafraktur unter Verwendung der McLaughlin-Schlingentechnik mit Schritt-für-Schritt-Anleitungen auf OrthOracle. Unsere E-Learning-Plattform enthält hochauflösende Bilder und eine zertifizierte Fortbildung (CME) der chirurgischen Vorgehensweise zur Revision einer Patellafraktur unter Verwendung der McLaughlin-Schlingentechnik.
In den letzten Jahren gab es einen echten Paradigmenwechsel bei Patellafrakturen. Während vor 20 Jahren das Höchstalter für Patellafrakturen noch bei Männern zwischen 20 und 30 Jahren lag, hat sich dies mittlerweile deutlich in Richtung älterer Patienten verschoben. Dies hat eine Reihe von Änderungen in der Behandlung dieser Verletzungen zur Folge, die auf die speziellen Anforderungen der eher geriatrischen Patientengruppe zurückzuführen sind.
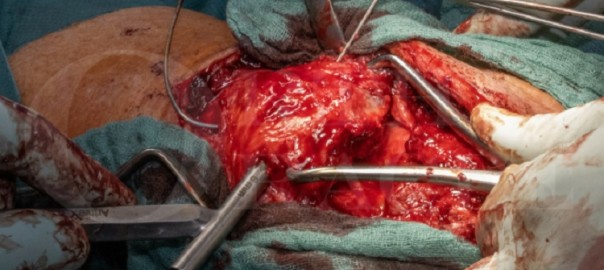
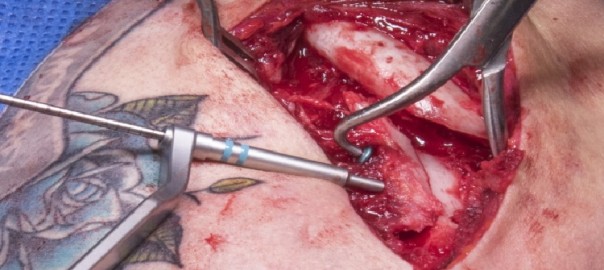
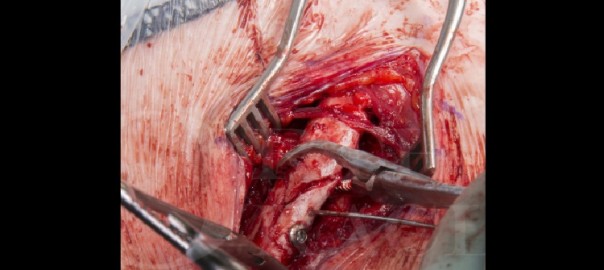
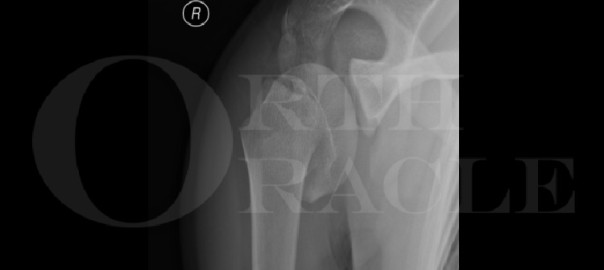
In diesem Fall werde ich eine erfolgreiche Rettungsoperation in einer solchen Situation demonstrieren: eine ältere Dame, die nach einer fehlgeschlagenen und dann infizierten Patellafraktur mehrere Revisionsoperationen durchlaufen hat. Die knöcherne Struktur der Patella wurde dabei erheblich beschädigt.
Trotz fortgeschrittener Orthesen konnte die Patientin nicht richtig gehen und wünschte ausdrücklich eine weitere Rekonstruktion des verlorenen distalen Patellapols und des distalen Patellasehnenansatzes, die während der Infektionsoperation verloren gegangen waren.
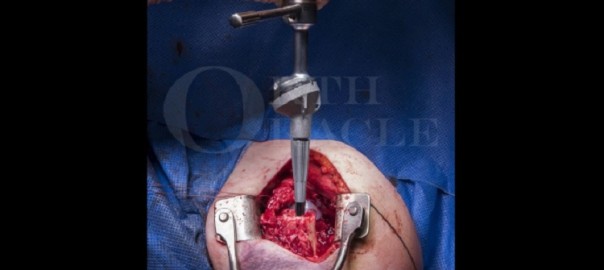
Die Rekonstruktion der Patellasehne erfolgte mit einem Sehnentransplantat mit zusätzlicher Verstärkung durch eine McLaughlin-Schlinge (die verwendet wird, wenn die Fixierung in Flexion instabil ist). Durch dieses komplexe chirurgische Verfahren konnten wir der Patientin eine akzeptable Funktion des Kniegelenks wiederherstellen.
Diese operative Technik demonstriert auch eine Reihe von Rettungsmaßnahmen, die zur endgültigen Rekonstruktion führten.
Original Intro:
Patella fracture: Revision using McLaughlin sling technique
Learn the Patella fracture: Revision using McLaughlin sling technique surgical technique with step by step instructions on OrthOracle. Our e-learning platform contains high resolution images and a certified CME of the Patella fracture: Revision using McLaughlin sling technique surgical procedure.
There has been a real paradigm shift for patellar fractures in the recent past. Whereas 20 years ago the peak age for patella fractures was still in men between 20 and 30 years of age, this has now shifted significantly towards patients of advanced age. This has resulted in a whole series of changes for the treatment of these injuries, which are due to the special requirements of the more geriatric patient population.
In this case, I will demonstrate a successful salvage operation in just such a situation: an elderly lady who has undergone multiple revision surgeries after a failed and then infected patella fracture. The bony structure of the patella suffered considerable damage as a result.
Despite advanced orthotic the patient was unable to walk properly and expressly requested further reconstruction. of the distal patellar pole and distal patellar tendon that had been lost during the infection surgery.
Reconstruction of the patellar tendon was with a tendon graft with additional augmentation using a McLaughlin sling (which is used if the fixation is unstable in flexion). By means of this complex surgical procedure, we were able to restore acceptable knee joint function to the patient.
This operative technique also demonstrates a whole series of salvage procedures that led to the final reconstruction.
A useful article that covers reconstructive options for this sort of complex situation, in particular how to augment the distal pole of the patella, is:
Haarna et al [Arch Bone Jt Surg 2021, 9(5), 554-558]
Author: Peter Biberthaler MD
Institution: Technical University of Munich, Klinikum rechts der Isar, Munich, Germany.
zum AOUC-Angebot für OrthOracle