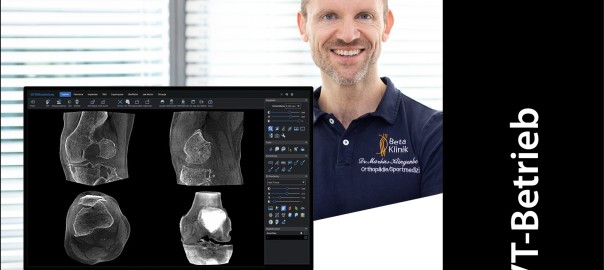
In der Gemeinschaftspraxis an der Beta Klinik Bonn erfahren Patienten eine spezialisierte Versorgung durch Herrn Dr. med. Markus Klingenberg und sein Team. Die Praxis bietet ein umfassendes Angebot aus Neuro- und Unfallchirurgie, Orthopädie, Radiologie und Sportmedizin. Die SCS Bildgebung, die im März 2024 implementiert wurde, leistet in den Bereichen Gelenkerhalt und Endoprothetik einen wertvollen Beitrag.
Die regenerative Orthopädie ist ein sich rasch entwickelndes Feld, das darauf abzielt, die natürlichen Heilungsmechanismen des Körpers zu nutzen, um geschädigte muskuloskelettale Gewebe zu reparieren und zu regenerieren. Innovative Verfahren erlauben eine präzisere Diagnostik, die eine zielgerichtete Therapie erst möglich macht. In meiner Praxis setze ich auf die SCS Bildgebung, da sie als einzige 3D-Bildgebung eine höhere Auflösung als ein CT bietet, dabei jedoch mit geringerer Strahlendosis als eine 2D-Röntgenaufnahme arbeitet. Dies macht sie zur idealen Primärdiagnostik für die regenerative Medizin.
Arthrose – Gelenke erhalten statt ersetzen
Die Arthrose-Therapie beginnt mit der Frage, ob ein Knorpelschaden regenerativ behandelbar ist oder eine symptomatische Verbesserung im Vordergrund steht. Die Antwort darauf hängt maßgeblich von einer hochauflösenden Visualisierung der Gelenkstrukturen unter Belastung ab. Insbesondere die Bewegung einschränkende Osteophyten und freie Gelenkkörper müssen erkannt werden, da sie in der Regel nur chirurgisch therapiert werden können.
Weitere diagnostische Bausteine umfassen eine Sonographie, bei Bedarf eine MRT-Untersuchung und eine geeignete Bewegungsanalyse. In der Zusammenschau der Befunde können dem Patienten dessen Therapieoptionen aufgezeigt werden.
Ganzheitlicher Ansatz in der regenerativen Arthrose-Therapie
Die Therapie von Arthrose erfordert einen multidisziplinären Ansatz. Ähnlich wie bei Diabetes spielen Ernährung, Bewegung und muskuläres Training eine zentrale Rolle.
Die Herausforderung besteht darin, Trainingsformen zu wählen, bei denen die Muskulatur ausreichend aktiviert werden kann, ohne zeitgleich den Knorpel zu überlasten. Neben bewährten Methoden wie Wassergymnastik gewinnen Bloodflow- Restriction-Training (BFR) und Elektrostimulation (EMS) an Bedeutung, da sie gezielt Muskelkraft aufbauen. Die vierte Säule der Therapie ist der medizinische Eingriff. Der gezielte Einsatz regenerativer Zellen aus Eigenblut oder Fettgewebe wird zunehmend personalisiert und auf den individuellen Arthrose-Grad abgestimmt.
Nachhaltiger Gelenkerhalt bei Arthrose ist nicht ohne die Mitwirkung des Patienten möglich. In meiner Praxis verfolge ich einen holistischen Therapieansatz, der neben medizinischen Interventionen auch Ernährung, Training und das Mindset des Patienten berücksichtigt. Dieser Ansatz wird in meinem Buch „Die Arthrose Sprechstunde“ ausführlich erläutert und dient dem Patienten als Aufklärung und Motivation.
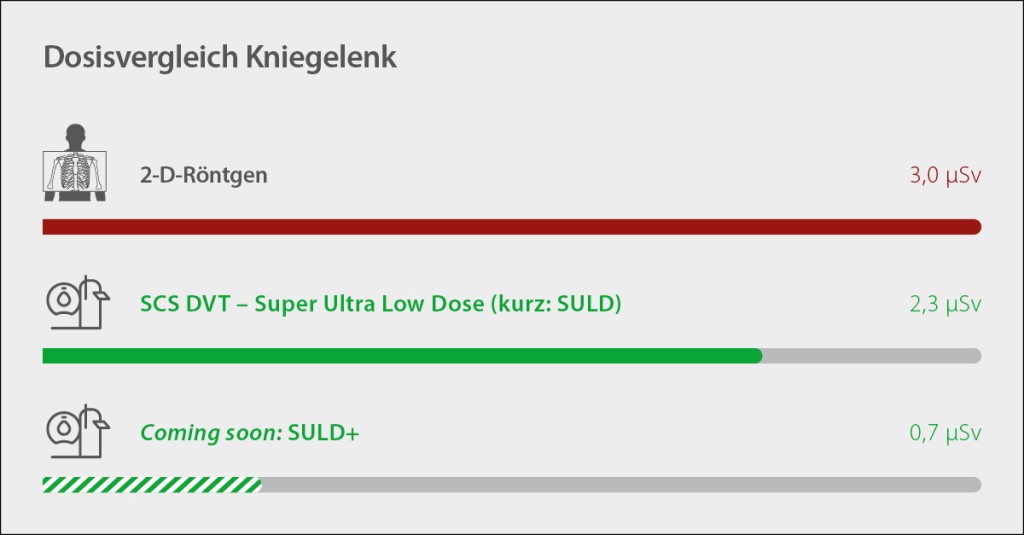
Abb.1: Noch signifikanterer Dosisvorteil mit der SCS Bildgebung durch das SULD+ Update.
Kommunikation und Motivation als Schlüssel zum Therapieerfolg
Statistisch unterbrechen Ärzte ihre Patienten in einem Großteil der Gespräche nach gut 16 Sekunden.1 Dazu vergessen Patienten 40–80 % des Gesagten oder erinnern es falsch.2 Eine präzise, patientenorientierte Kommunikation ist daher essenziell. Diesen Prozess unterstützt unsere hochauflösende 3D-Bildgebung erheblich, da sie anatomische Veränderungen für Patienten anschaulich visualisiert. Dies fördert das Verständnis für die Erkrankung und steigert die Therapieadhärenz.
Dem Arzt und vor allem dem Patienten muss das „Warum” der Behandlung bewusst sein. Vor allem bei einer fortgeschrittenen Arthrose, bei der grundsätzlich auch ein Gelenkersatz indiziert ist, braucht es seitens des Patienten einen guten Grund und einen klar kommunizierten Willen für den Gelenkerhalt.
Die erfolgreiche gelenkerhaltende Therapie einer Arthrose ist ein Kontinuum. Ein Re-Call-System mit regelmäßigen Kontrollterminen und Online-Fragebögen hilft, den Therapieverlauf besser zu steuern und rechtzeitig Anpassungen vorzunehmen.
Kommunikation und Motivation als Schlüssel zum Therapieerfolg
Statistisch unterbrechen Ärzte ihre Patienten in einem Großteil der Gespräche nach gut 16 Sekunden.1 Dazu vergessen Patienten 40–80 % des Gesagten oder erinnern es falsch.2 Eine präzise, patientenorientierte Kommunikation ist daher essenziell. Diesen Prozess unterstützt unsere hochauflösende 3D-Bildgebung erheblich, da sie anatomische Veränderungen für Patienten anschaulich visualisiert. Dies fördert das Verständnis für die Erkrankung und steigert die Therapieadhärenz.
Dem Arzt und vor allem dem Patienten muss das „Warum” der Behandlung bewusst sein. Vor allem bei einer fortgeschrittenen Arthrose, bei der grundsätzlich auch ein Gelenkersatz indiziert ist, braucht es seitens des Patienten einen guten Grund und einen klar kommunizierten Willen für den Gelenkerhalt.
Die erfolgreiche gelenkerhaltende Therapie einer Arthrose ist ein Kontinuum. Ein Re-Call-System mit regelmäßigen Kontrollterminen und Online-Fragebögen hilft, den Therapieverlauf besser zu steuern und rechtzeitig Anpassungen vorzunehmen.
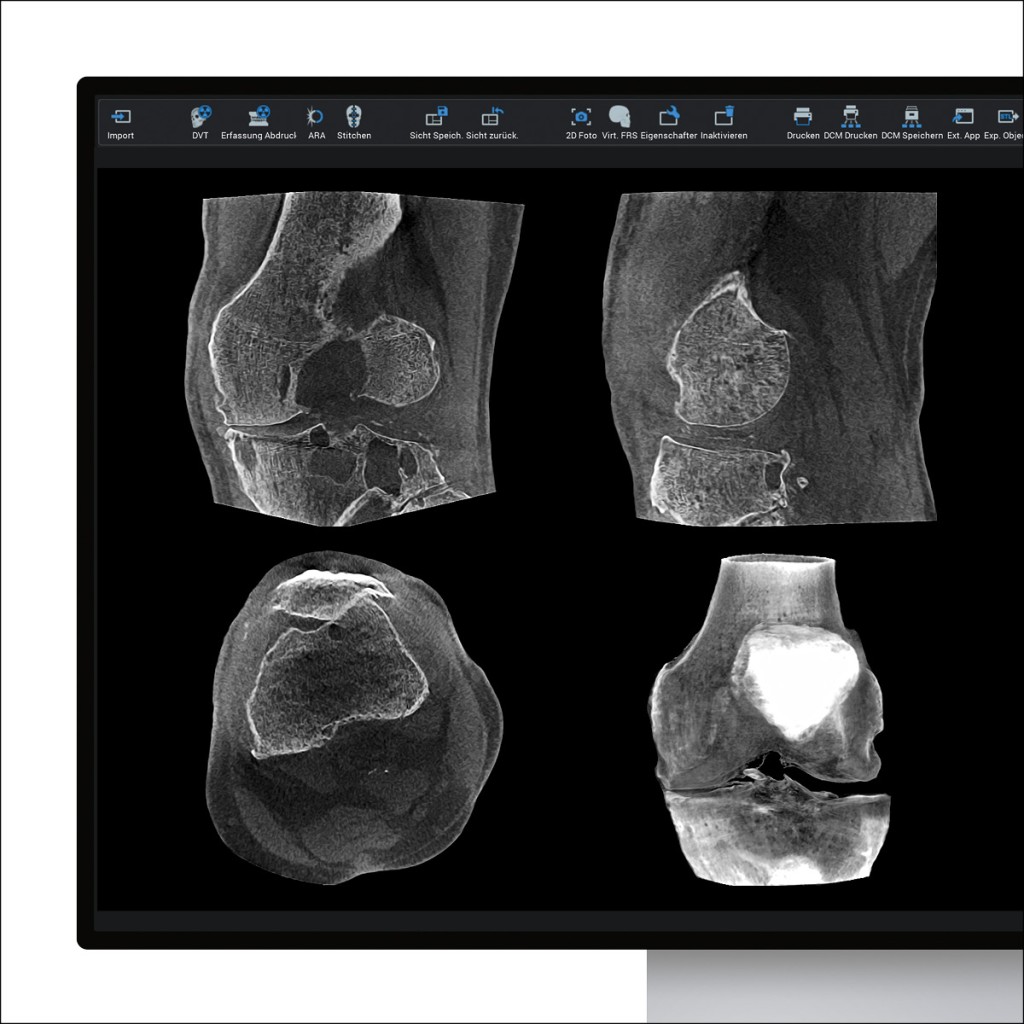
Abb. 2: Mulitplanare Ansicht der Aufnahme mit der SCS Bildgebung. Fallbeispiel: Fortgeschrittene Arthrose nach Kreuzbandruptur.
Ex-Nationaltorhüter Toni Schumacher erlitt in seiner Karriere zahlreiche Verletzungen, darunter eine nicht rekonstruierte Ruptur des vorderen Kreuzbandes. Über Jahrzehnte führte dies zu fortschreitender Arthrose. Dank diszipliniertem Training und einer Stammzellentherapie konnten wir den Zustand lange stabil halten.
Vor drei Jahren begann die ortho-biologische Therapie, doch kürzlich verstärkten sich die Schmerzen deutlich. Die SCS Bildgebung erwies sich als entscheidend: Sie zeigte knöcherne Zysten und osteophytäre Anbauten in hoher Auflösung bis auf den Knochen – und das unter natürlicher Belastung. Eine 2D-Röntgenaufnahme oder ein MRT hätten diese Details nicht in der gleichen Präzision offengelegt. Wäre ein freier Gelenkkörper vorhanden gewesen, hätte ein Eingriff mit Gelenkersatz gedroht. Dank der genauen Diagnostik konnten wir eine erneute Therapie einleiten und das Gelenk erhalten – ganz im Sinne meines Ansatzes: Gelenke erhalten statt ersetzen (Abb. 2).
Fazit
Die regenerative Orthopädie entwickelt sich rasant weiter und bietet vielversprechende Perspektiven für den Gelenkerhalt. Die SCS Bildgebung ermöglicht eine bisher unerreichte Diagnosesicherheit. Dies optimiert die Therapieplanung und erhöht die Effizienz regenerativer Behandlungsstrategien erheblich. Der Einsatz moderner Bildgebungsverfahren wie der digitalen Volumentomographie, ein holistischer Therapieansatz und eine geschickte Kommunikation steigern die Effektivität regenerativer Therapien erheblich.
Gemeinschaftspraxis an der Beta Klinik
Joseph-Schumpeter-Allee 15
53227 Bonn
www.markusklingenberg.de
Literatur:
1 https://pmc.ncbi.nlm.nih.gov/articles/ PMC1490080/
2 https://journals.sagepub.com/doi/ abs/10.1177/014107680309600504
Sie haben Fragen zur innovativen SCS Bildgebung?
Wir begleiten Sie von Anfang an und unterstützen Ihre Transformation von der 2D- auf die moderne 3D-Diagnostik. Ihnen steht jederzeit ein persönlicher Ansprechpartner für alle Fragen zum technischen, wirtschaftlichen und medizinischen Betrieb zur Verfügung. Lassen Sie sich in einem ersten, etwa 15-minütigen Telefonat beraten. Wir zeigen Ihnen die Möglichkeiten dieser hochmodernen Lösung auf.