Sonografisch gestützte schmerztherapeutische Interventionen an der LWS
Die ultraschallgesteuerten Injektionen an der Lendenwirbelsäule sind im Hinblick auf Wirkung und Komplikationen den Bildwandler-gesteuerten Injektionen nicht unterlegen. Als alternative, röntgenstrahlenfreie Möglichkeit der bildgesteuerten Intervention, finden diese Techniken bereits eine breite Anwendung und zeigen sich in der Zukunftsperspektive als vielversprechend.
Einleitung:
Injektionen an der Lendenwirbelsäule sind in der Diagnostik und Therapie von spezifischen Schmerzen der LWS als wesentlicher Bestandteil eines zielorientierten Behandlungskonzeptes zu sehen. Diese Interventionen können anatomisch landmarken-orientiert oder unter Bildsteuerung erfolgen. Während dabei die Bildwandler-Bildsteuerung in Anbetracht der wissenschaftlichen Evidenz zumindest in der Therorie als «Gold-Standard» bezeichnet werden kann, erfährt die Ultraschall-Bildsteuerung in der interventionellen Schmerztherapie auch praktisch in den letzten Jahren eine rasch progrediente Bedeutung. Diese positive Entwicklung ist nicht allein im technologischen Fortschritt der Ultraschall-Hardware zu sehen, sondern auch in der ambulant sehr guten Verfügbarkeit, der fehlenden Röntgenstrahlenbelastung für Patient und Behandlungsteam und im Vergleich zu den Bildwandlertechniken in einer Zeitersparnis zu begründen. Erstmals in 1980 an der LWS durch Cork [1] et al. beschrieben, waren dabei die Zugänge in den epiduralen Raum der LWS. Inzwischen sind sämtliche anatomische Areale der Lendenwirbelsäule nach entsprechender Technikschulung, Kenntnis der sonografischen Wirbelsäulenanatomie und Nutzung einer aktuellen Ultraschall-Hardware kontrolliert darzustellen. Lediglich, und dies gilt insbesondere an der LWS bei entsprechender Weichteilauflage, bei übermäßig adipösen Patienten mit einem BMI > 40, kommen die Ultraschalltechniken regelhaft an die Darstellungsgrenzen. Folgende ultraschall-gesteuerten Injektionstechniken sollen in dieser Abhandlung beispielhaft zur Übersichtsbeschreibung kommen: 1. Injektionen periartikulär am kranialen SIG, 2. Injektionen periartikulär an den lumbalen Facettengelenken und 3. Injektion des Epiduralraums über den sakralen Zugang.
Die ultraschallgesteuerten Techniken können bis auf die epidural-sakrale Injektion alle auch in sitzender Position durchgeführt werden. Nicht zu vernachlässigen ist bei dieser Technik im Sitzen jedoch die obligate Präsenz von Assistenzpersonal, welches für eine Patientenabsicherung von ventral dringend anzuraten ist. Sollte aus organisatorischen Gründen die Intervention alleinig durch den ärztlichen Behandler durchgeführt werden, ist die Injektion in Bauchlage zu bevorzugen.
Vor der Desinfektion von Patient und sterilem Überzug des Schallkopfes empfiehlt sich die manualmedizinisch kontrollierte Indentifikation und Markierung der anatomischen Schlüssel-Landmarken, wie z.B. der Beckenkämme, der SIPS und der Dornfortsätze. Im Anschluss daran erfolgt eine Ultraschalldarstellung der individuellen Anatomie des Patienten. Erst wenn eine mühelose und eindeutige sonografische Identifikation der anatomischen Zielstrukturen sichergestellt wurde, ist die eigentliche Intervention inkl. Desinfektion einzuleiten.
Während sich i.d.R. an der HWS und BWS die Verwendung eines linearen Schallkopfes mit hochauflösenden Frequenzen von 8-12 MHZ empfiehlt, sind diese Transducer im Bereich der LWS eher ungeeignet. Die Ausnahme bildet hier ein weiteres Mal der sakrale Zugang in den Epiduralraum über den Hiatus sakralis. Durch die sehr dünne Weichteilauflage in dieser anatomischen Region ist hier ebenfalls der lineare Hochfrequenzschallkopf anzuraten. Ansonsten empfiehlt sich im Bereich der LWS die Verwendung eines niedrig-mittelfrequenten Curvedlinear-Tranducer mit einem Anwendungsbereich von 2-6 MHz, da die anatomischen Strukturen hier doch deutlich tiefer gelegen sind.
Die Injektion erfolgt immer in In-Plane-Technik und die Out-Off-Plane-Technik sollte allenfalls zur Nadellagenkontrolle zur Verwendung kommen.
Die Komplikationsrate und -art bei den ultraschallgesteuerten Injektionen an der LWS unterscheidet sich lt. Studienlage und Erfahrung der Verfasser nicht von denen der Bildwandler-gesteuerten Interventionen. Generell sollte dabei unterschieden und entsprechend reagiert werden nach Komplikationen, welche bedingt sind durch die Nadellage und solche, welche durch die beigebrachten Medikamente hervorgerufen werden.
Anatomie/Sonoanatomie:
Selbstredend sind auch im Bereich der LWS, des Kreuzbeins und der SIG anatomische Landmarken zur Basisorientierung des weiteren Vorgehens zu identifizieren. Dabei ist in der Darstellung zu unterscheiden zwischen der longitudinalen und der transversalen Ebene.
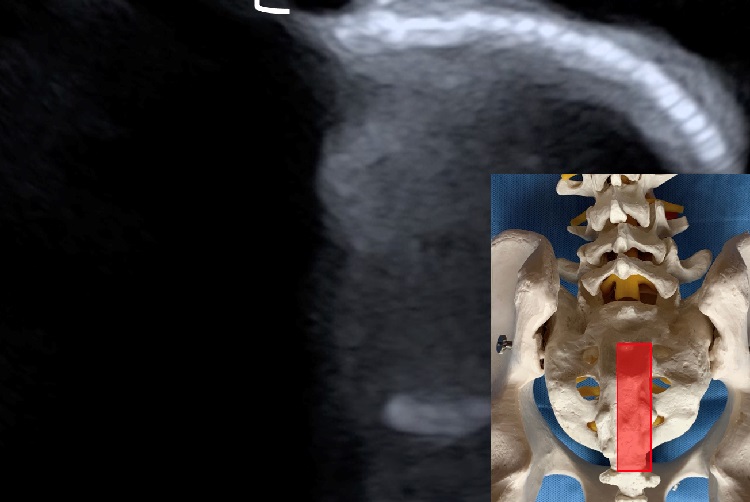
In der Longitudinalebene sind im Bereich des Os Sakrums insbesondere die Dornfortsatzreihe in der Mittellinie und die sakralen Neuroforamina ca. 2 cm paramedian darzustellen. Ebenfalls in der Mittellinie kaudal zu den unteren sakralen Dornfortsätzen zeigt sich, von sehr wenig Weichteilgewebe bedeckt, der Hiatus sakralis als Zugang in den Epiduralraum. Im Bereich der LWS zeigen sich longitudinal ebenfalls in der Mittellinie die Dornfortsätze. Diese sind in der Regel eindeutig vom Dornfortsatz SWK1 zu unterscheiden und folgerichtig zur Segmentlokalisation zu nutzen. Ca. 2-3 cm paramedian zeigt sich ca. 2-3 cm ventraler als die Dornfortsatzreihe die Facettengelenksreihe mit ihren «echoreichen Hügeln und Tälern». Weitere 2-3 cm paramedian lateral und 2-3 cm weiter ventral ist die Ebene der Querfortsätze in der Longitudinalebene zu identifizieren. Die Darstellung von 3 Querfortsätzen nebeneinander als echoreiche halbrunde Schallschatten wird in der Literatur charakteristisch als «Neptun-Dreizack-Zeichen» beschrieben.
In der Transversalebene des Sakrums ist kaudal der Hiatus Sakralis als rundliche Öffnung und beidseitig begrenz durch die Cornus i.d.R. eindeutig identifizierbar. Verweilt der Untersucher in dieser Ebene und translatiert den Schallkopf langsam nach kranial sind hier die sakralen Dornfortsätze und die begleitenden Neuroforamina darzustellen. Dabei hat der Dornfortsatz von SWK1 eine sehr charakteristische Form, wird als «Batmans-Head» bezeichnet und kann somit ebenfalls sehr gut zur Segmenthöhenlokalisation genutzt werden. Lateral des Dornfortsatzes von SWK1 zeigt sich das SIPS mit dem kranialen, periartikulären Zugang zum SIG. Weiter kranial im Bereich der LWS sind in der Transversalebene i.d.R. sämtliche relevanten anatomischen Strukturen sehr übersichtlich darstellbar. Dazu zählen insbesondere die Dornfortsätze, die Laminae, die Facettengelenke mit Gelenkspalt und die Querfortsätze.
Techniken der Ultraschallinjektionen an der LWS:
- Sonografie-gesteuerte Injektion des kranialen SIG periartikulär:
Material:
- Hautdesinfektion
- Sterile Abdeckung und sterile Handschuhe
- 10ml Spritzenkörper
- Aufziehnadel
- Sterile Kompressen
- 0,8 x 120mm-Nadel
- Sterile Wundauflage (Pflaster)
- Medikamente (beispielhafte Darstellung des Standards des Autors): 10ml Bupivacain 0.25% + 2ml Dexamethason (=8mg)
Lagerung des Patienten:
Sitzende Position möglich – Bauchlage empfohlen.
Technik:
Zu Beginn steht die sichere und bequeme Lagerung des Patienten nach entsprechender Teilentkleidung der anatomischen Zielregion. Nun folgt die manual-medizinische Identifikation und Markierung der anatomischen Schlüssel-Landmarken (SIPS, Beckenkämme, Dornfortsatz LWK5). Der Untersucher verschafft sich einen ultraschallgesteuerten Eindruck der individuellen Patientenanatomie. Wenn das eigentliche anatomische Ziel klar identifiziert werden kann, erfolgt eine Markierung des zu erwartenden Einstichareals mit Hilfe einer stumpfen Druckmarkierung, z.B. einem Kugelschreiber ohne Miene. Nun erfolgt die Desinfektion und das sterile Abdecken nach SOP.
Diese gesamte Prozedur erfolgt unter Darstellung der Anatomie ausschließlich in der Transversalebene. Primär erfolgt die sichere Einstellen des Hiatus Sakralis. Der Transducer wird nun nach kranial translatiert, bis der Dornfortsatz von SWK1 („Batmans Head“) einwandfrei identifiziert ist. Auf dieser Segmenthöhe wird nun der Schallkopf dezent zur ipsilateralen Zielregion verschoben, bis die SIPS (Spina iliaca posterior superior) zu erkennen ist. Die echoarme Spalte zwischen der medialen Begrenzung der SIPS und der lateralen Begrenzung der Massa lateralis des Sakrums ist das Zielgebiet dieser Injektion. Die Nadelführung erfolgt nun in In-Plane-Technik unter dauerhafter Darstellung insbesondere der Nadelspitze von medial nach lateral in einem Winkel von ca. 45° bis zum Knochenkontakt. Dieser ist ausdrücklich gewünscht und die Nadel wird nun 1-2 mm zurück gezogen. Nach entsprechender Aspirationskontrolle erfolgt nun die visualisierte Injektion von 6-12 ml des o.g. Innjektionsgemisches. Die Nadel wird anschließend entfernt, es ist eine Abschlussdesinfektion empfohlen und im Anschluss eine manuelle Kompression der Einstichstelle für ca. 30 sek. Dann wird das Injektionsfeld mit den Kompressen steril getrocknet und die sterile Wundauflage durchgeführt.
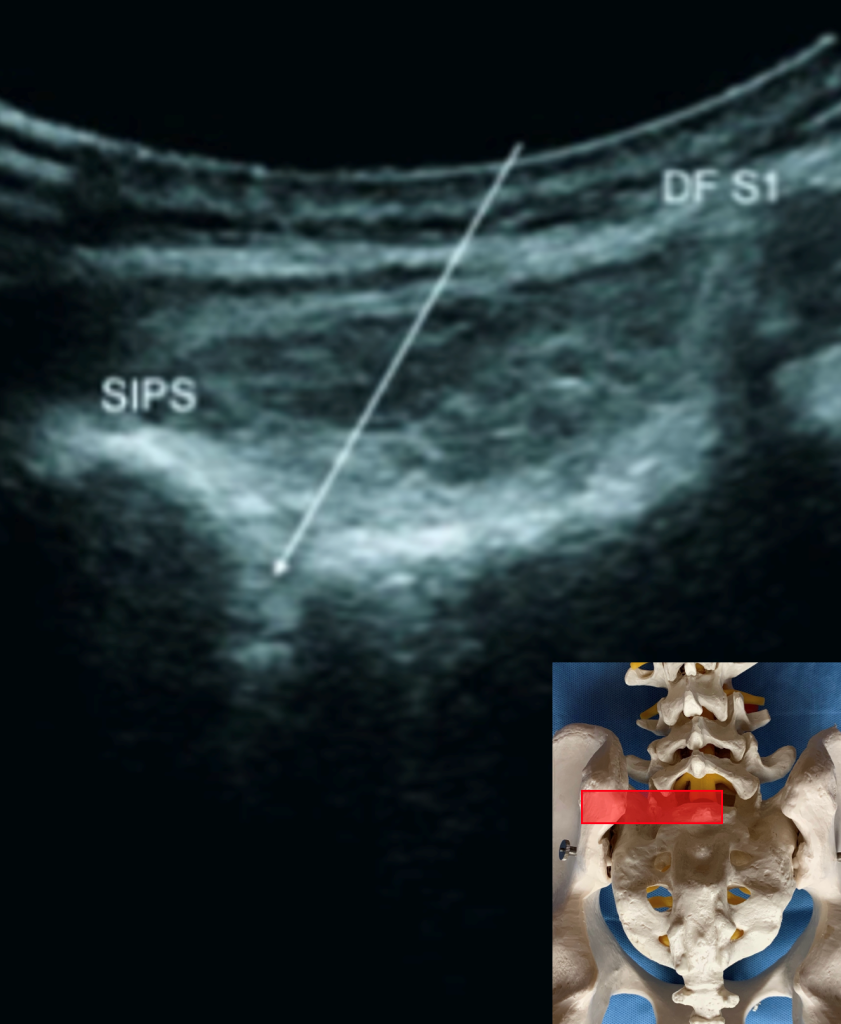
SWK1 (DF S1) und der Injektionstrajektorie in der Transversalebene.
- Sonografie-gesteuerte Injektion der lumbalen Facettengelenke periartikulär:
Material:
Das Material ist 1:1 aus der Technik der Injektionen des SIG zu entnehmen.
Lagerung des Patienten:
Sitzende Position möglich – Bauchlage empfohlen.
Technik:
Zu Beginn steht die sichere und bequeme Lagerung des Patienten nach entsprechender Teilentkleidung der anatomischen Zielregion. Nun folgt die manual-medizinische Identifikation und Markierung der anatomischen Schlüssel-Landmarken (SIPS, Beckenkämme, Dornfortsatz LWK5). Der Untersucher verschafft sich einen ultraschallgesteuerten Eindruck der individuellen Patientenanatomie. Wenn das eigentliche anatomische Ziel klar identifiziert werden kann, erfolgt eine Markierung der zu erwartenden Einstichareale mit Hilfe einer stumpfen Druckmarkierung, z.B. einem Kugelschreiber ohne Miene. Nun erfolgt die Desinfektion und das sterile Abdecken nach SOP.
Es wird mit der anatomischen Darstellung der kaudalen Dornfortsätze in der Mittellinie mit einer Schallkopfpositionierung in der Longitudinalebene begonnen. Anschließend erfolgt die Translation des Schallkopfes in dieser Ebene nach paramedian, bis die Facettengelenkebene mit den charakteristischen echoreichen Hügeln und Tälern einwandfrei dargestellt werden kann. Im Anschluss ist die sichere Identifikation des kaudalen Facettengelenkes von LWK5/SWK1 anzuraten, um dann das eigentliche Zielfacettengelenk aufzusuchen. Dieses wird im Bild zentriert und der Schallkopf um 90° in die Transversalebene rotiert. Durch dezentes „Schaukeln“ des Transducers ist nun die zweifelsfreie Abbildung des Facettengelenkes, des kranialen Querfortsatzes, der Lamina des kranialen Wirbelbogens und des kranialen Dornfortsatzes herauszuarbeiten. Die Gelenkkapsel und ggf. der Gelenkspalt sind das eigentliche Zielgebiet dieser Injektion. Die Nadelführung erfolgt nun in In-Plane-Technik unter dauerhafter Darstellung insbesondere der Nadelspitze von lateral nach medial in einem Winkel von ca. 45° bis zum Knochenkontakt. Nach entsprechender Aspirationskontrolle erfolgt nun die visualisierte Injektion von 1,5 – 3 ml des o.g. Innjektionsgemischs pro Facettengelenk. Die Nadel wird anschließend entfernt, es ist eine Abschlussdesinfektion empfohlen und im Anschluss eine manuelle Kompression der Einstichstelle für ca. 30 sek. Dann wird das Injektionsfeld mit den Kompressen steril getrocknet und die sterile Wundauflage durchgeführt.
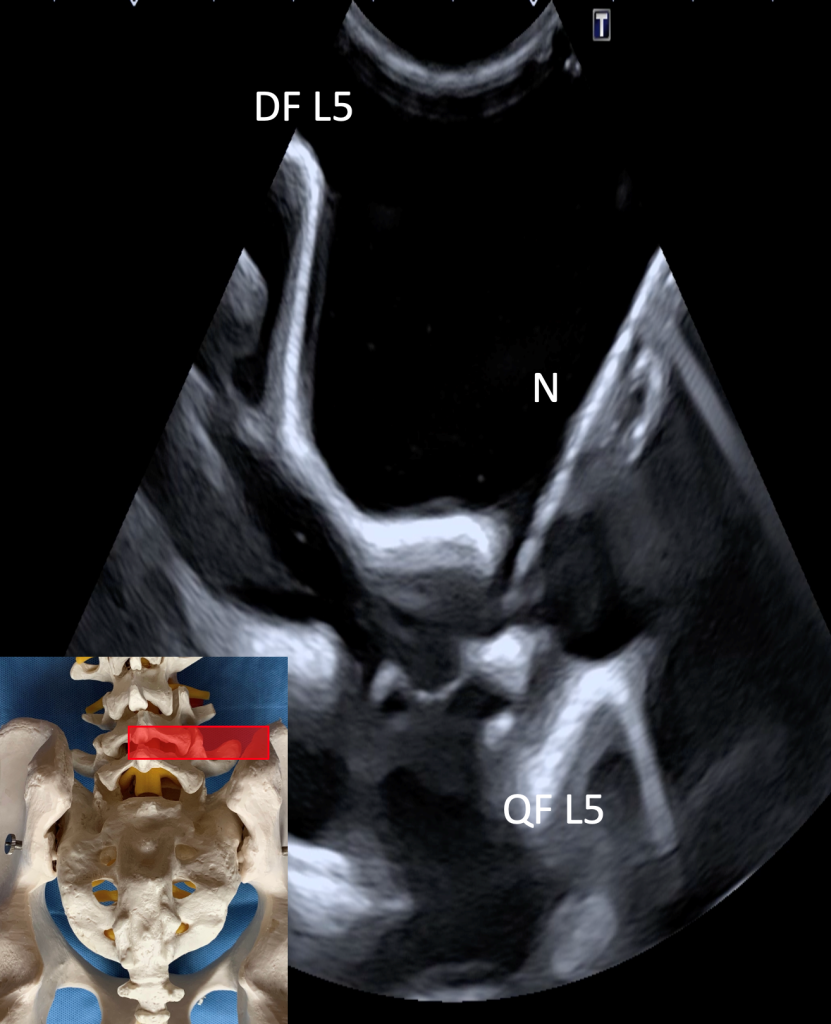
Querfortsatzes von LWK5 (QF L5) und der eingebrachten Nadel
(N) in der Transversalebene. Die Nadelspitze projektziert sich im Bildzentrum
auf/in den rechten Facettengelenksspalt LWK5/SWK1.
- Sonografie-gesteuerte Injektion des Hiatus sacralis:
Material:
- Hautdesinfektion (Cave: In Anbetracht der Schleimhautnähe ist ein alkoholfreies Desinfektionsmittel anzuraten!)
- Sterile Abdeckung und sterile Handschuhe
- 20ml Spritzenkörper
- Aufziehnadel
- Sterile Kompressen
- Spinalkanüle 22G
- Medikamente (beispielhafte Darstellung des Standards des Autors): 10ml Bupivacain 0.25% + 8ml NaCl 0,9% + 2ml Dexamethason (=8mg)
Lagerung des Patienten:
Bauchlage.
Technik:
Zu Beginn steht die sichere und bequeme Lagerung des Patienten nach entsprechender Teilentkleidung der anatomischen Zielregion. Eine manualmedizinische Markierung der anatomischen Schlüssel-Landmarken entfällt bei dieser Injektion. An dessen statt erfolgt das sichere Ertasten des Steißbeines. Ca. 1 – 3 cm kranial davon ist i.d.R. der Hiatus sakralis mit seinen Cornu zu palpieren. Der Untersucher verschafft sich einen ultraschallgesteuerten Eindruck der individuellen Patientenanatomie. Bei eindeutiger Identifikation des Hiatus sakralis, erfolgt die Druckpunkt-Markierung des zu erwartenden Einstichareals. Nun erfolgt die Desinfektion und das sterile Abdecken nach SOP.
In der Transversalebene wird nun der Hiatus sakralis nebst seinen Cornu in seiner charakteristischen Präsenz visualisiert und im Ultraschallbild zentriert. Nun erfolgt die Rotation des Schallkopfs um 90° in die Longitudinalebene zur Darstellung der Sakralkanalachse und des Hiatus sakralis. Nach Identifikation dieses anatomischen Zielgebietes wird nun die Spinalkanüle in In-Plane-Technik mit einem flachen Winkel von kaudal nach kranial i.R. Hiatus eingebracht. Die Penetration der Hiatusmembran erzeugt einen dezenten Widerstandsverlust und geht mit einem typischen „Knacken“ einher. Die Nadel wird unmittelbar nach der Penetration der Membran nicht weiter als 5 mm vorgeschoben, da die Nadelspitze nun bereits im Epiduralraum als anatomischen Ziel platziert ist. Eine Durapenetration ist bei Beachtung dieses Hinweises mit sehr hoher Wahrscheinlichkeit auszuschließen. Fakultativ kann die Nadellage vor der eigentlichen Injektion nochmal in der Transversalebene kontrolliert werden. Dazu wird der Schallkopf um 90° zurück rotiert und die Nadel erscheint als punktförmiger Schallschatten des Nadelquerschnitts im Hiatus sakralis. Im Anschluss wird das Injektat mit einem Volumen von 10 – 20 ml je nach epiduralem Zielsegment eingebracht. Sicherheitshalber ist ein zartes Palpieren des kranialen Hautareals unmittelbar über dem Hiatus anzuraten. Nur bei akzidenteller Nadellage dorsal des Hiatus wäre in diesem Fall die anflutende Injektionslösung zu tasten und eine Neuplatzierung der Nadel anzuraten. Die Nadel wird anschließend entfern, eine Abschlussdesinfektion wird empfohlen und im Anschluss eine manuelle Kompression der Einstichstelle für ca. 30 sek. Dann wird das Injektionsfeld mit den Kompressen steril getrocknet. Die Auflage eine Klebepflasters ist in dieser anatomischen Region nur wenig zielführend. Stattdessen wird eine eingerollte Konmpresse zur additiven Kompression auf die Einstichstelle verbracht und der Patient explizit darauf hingewiesen, diese nach ca. 30 min eigenständig zu entfernen, um entsprechende Druckulcera zu vermeiden.
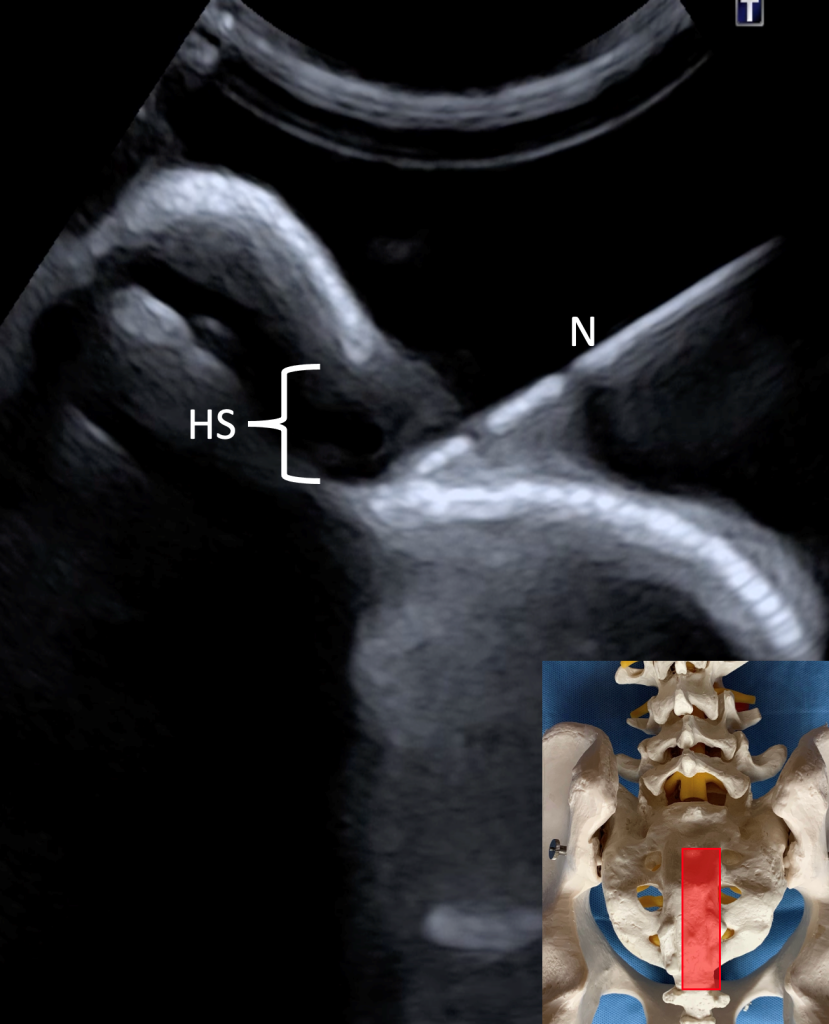
Injektionsnadel (N) in der Longitudinalebene. Die Nadelspitze projektziert
sich im Bildzentrum bereits in den Epiduralraum.
Evidenzen:
Die Studienlage zu den ultraschallgesteuerten Injektionen an der LWS belegt tendenziell die Gleichwertigkeit der Ultraschallsteuerung zu den Bildwandler-gesteuerten Techniken im Hinblick auf die Wirkung, die Sicherheit einer korrekten Nadellage und der Komplikationen [2,3,4,5,6]. Vorteilhaft wird bei der Ultraschalltechnik gar die Zeitersparnis und insbesondere das Fehlen von radiologischer Strahlung gewertet. Allerdings muss an dieser Stelle auch erwähnt werden, dass eine Kontrastmitteldarstellung des Injektatabflusses zum jetzigen Zeitpunkt nur bei technisch sehr hochwertigen Ultraschallgeräten möglich erscheint. Bei bestimmten Indikationen ist die Ultraschallsteuerung hier also der Bildwandlersteuerung unterlegen.
Literatur:
- Cork RC, Kryc JJ, Vaughan RW. Ultrasonic localization of the lumbar epidural space. Anesthesiology 1980;52:513–6.
- Weidle PA, Weidle J, Schultheis BC. Ultrasound-guided sacroiliac and facet joint injections. OUP 2016; 4: 210–216
- Hofmeister M, Dowsett LE, Lorenzetti DL et al. Ultrasound versus fluroscopy-guides injections in the lower back for he management of pain: a systematic review. Eur Radiol 2019. doi: 10.1007/s00330-01906065-3
- Jee H, Lee JH, Park KD et al. Ultrasound-guided versus fluoroscopyguided sacroiliac joint intra-articular injections in the noninflammatory sacroiliac joint dysfunction: a prospective, randomized, single-blinded study. Arch Phys Med Rehabil 2014; 95 (2): 330–337
- Evansa I, Logina I, Vanags I et al. Ultrasound versus fluoroscopicguided epidural steroid inejctions in patients with degenerative spinal disease: a randomized study. Eur J Anaesthesiol 2015; 32 (4): 262–268
- Weidle PA, Legat M, Schultheis BC. Ultrasound-guided Injections of the Spine: An Overview. Arthritis und Rheuma 2020; 40(02): 73-84

Autor:
Dr. med. Patrick A. Weidle
Chefarzt der Klinik für Orthopädie, Unfallchirurgie, Wirbelsäulenchirurgie und interventionelle Schmerztherapie
Krankenhaus Neuwerk
Dünner Strasse 214-216
41066 Mönchengladbach
Mailadresse: p.weidle@kh-neuwerk.de