Während die Behandlungsstrategien von hochenergetischen Becken- und proximalen Femurfrakturen beim jungen Unfallverletzen in den letzten Jahren wenig gänzlich neue Aspekte aufzeigen, werden die Versorgungsalgorhythmen des häufig niedrigenergetischen „Bagatelltraumas“ beim älteren Patientenkollektiv durchaus kontrovers diskutiert.
Eine große Bedeutung kommt hierbei vor allem dem perioperativen Management zu. Mit steigender Tendenz sind bereits jetzt über 95% der Patienten älter als 60 Jahre und mehr als die Hälfte aller Patienten über 80 Jahre alt. Dieses selektive Patientenkollektiv weist regelhaft Begleiterkrankungen auf, die vielfach ein umfangreiches präoperatives Management erfordern. Zu nennen sind hierbei vor allem die präoperative Gerinnungsoptimierung bei wachsender Frequenz zur „multi“-Antikoagulation und/oder die vielfach notwendige kardiale Konditionierung bei einem hohem Anteil kardialer Vorerkrankungen. Nicht unproblematisch stellt sich hier die vom Gesetzgeber eingeforderte operative Versorgung innerhalb von 24 Stunden dar.
Alterstraumazentren
Der Problematik der Multimorbidität wird aktuell mit einer wachsenden Zahl von Alterstraumazentren begegnet, in denen eine interdisziplinäre Zusammenarbeit zwischen Geriatrie und Unfallchirurgie stattfindet. So können chronische Nebenerkrankungen besser mitbehandelt, Medikamente optimal angepasst und häufig auftretende Komplikationen vermieden werden.
Überarbeitung der AO-Klassifikation
Die operative Therapie der per- und vor allem der subtrochantären Frakturen ist die klare Domäne der osteosynthetischen Versorgung, wobei sowohl intra- wie auch extramedulläre Verfahren angewendet werden. Als Neuerung ist hier eine Überarbeitung der AO-Klassifikation von 2018 zu nennen, die auch geringe Änderungen bei der Einteilung der proximalen Femurfrakturen erbracht hat. Dies betrifft vor allem die Bewertung der lateralen Wand als Klassifikationskriterium. Konsequenterweise wird die ehemalige AO 31 A2.1 Fraktur nunmehr als „einfachere“ AO 31 A1.3 Fraktur klassifiziert.
Bei stabilen A1 Frakturen ist die dynamische Hüftschraube (DHS) das Verfahren der Wahl. Teilweise kontrovers wird die Anwendung der extramedulären Verfahren im Vergleich zum Marknagel bei pertrochantären A2 Frakturen diskutiert. In der Regel wird hier der Marknagel bevorzugt. Kommt die DHS zur Anwendung sollten ausgeprägte Frakturzonen am Trochanter major oder laterale Wandfragmente immer mit einer additiven Trochanterabstützplatte versorgt werden.
Pertrochantäre A3 und subtrochantären Frakturen werden mit klarer Empfehlung intramedullär versorgt. Die primär endoprothetische Versorgung ist nur bei unkomplizierten A1 Frakturen mit begleitender Koxarthrose zu empfehlen. Bei A2 Frakturen gestaltet sich diese Versorgungsstrategie vielfach durchaus anspruchsvoll. Bei zum Teil extrem geminderter Knochenqualität -gerade des hochbetagten Patientenkollektivs- oder nicht mehr sinnvoll zu reponierenden Frakturen, bleibt eine primäre Endoprothese vielfach eine gute mögliche „Rettungsoption“ auch bei sehr komplexen Frakturmustern. Die Komplikationsrate kann bei dieser Versorgungsart jedoch nicht unerheblich ansteigen.
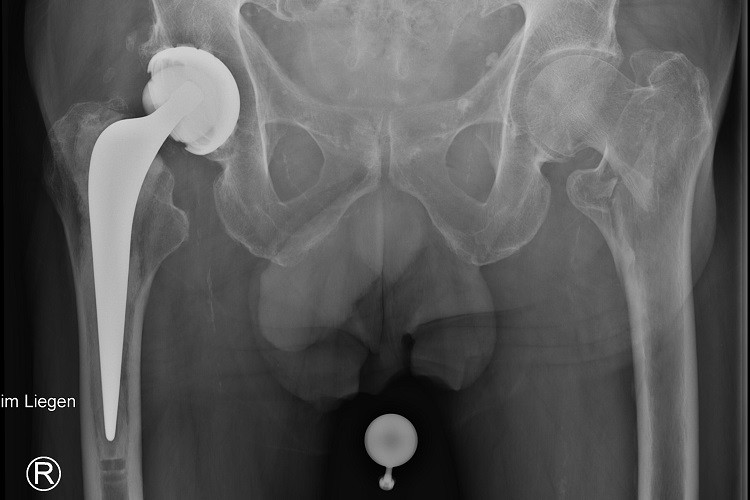
Aufgrund der Altersverteilung der Patienten mit Schenkelhalsfrakturen dominiert hier die primär endoprothetische Versorgung. Auch bei biologisch deutlich vorgealterten Patienten mit dislozierter Schenkelhalsfraktur (Garden 3+4) sollte der endoprothetische Ersatz der Vorzug gegenüber der Osteosynthese gegeben werden. Gleichwohl muss hier diskutiert werden, welcher Patient von einer Hüfttotalendoprothese (HTEP) und welcher von einer Duokopfprothese profitiert. Untersuchungen haben gezeigt, dass vor allem „aktive Senioren“ von einer HTEP profitieren. Bei über 80-jährigen Patienten sollte hingegen der Duokopfprothese der Vorzug gegeben werden, da die funktionellen Ergebnisse besser, die Luxationsrate niedriger und die Mortalitätsraten vergleichbar zur HTEP sind. Bei den unter 80-jährigen liegen die Komplikationsraten der Duokopfprothese in vergleichbarer Weise wie bei der HTEP etwas höher, jedoch erreichen die mit einer HTEP versorgten Patienten im Verlauf ein deutlich besseres funktionelles Ergebnis.
Im Fall von jungen Patienten und/oder nicht dislozierten Frakturen (Garden 1+2) wissen wir, dass die Osteosynthese mittels DHS der 3-fach-Verschraubung überlegen ist. Es muss hierbei jedoch bedacht werden, daß die Mehrzahl der Schenkelhalsfrakturen durch Sinterung in Verkürzung ausheilen und entsprechende funktionelle Einschränkungen damit einhergehen können.
Bei den Azetabulumfrakturen besteht eine gute Evidenz zur osteosynthetischen Versorgung junger Patienten über etablierte Standardzugänge (mod. Stoppa, Ilioinguinal, Kocher-Langenbeck). Ziel ist es immer eine möglichst anatomische Rekonstruktion zu erreichen, da hierdurch die funktionellen Ergebnisse deutlich steigen und die Rate an posttraumatischen Arthrosen sinkt. Zunehmende Beliebtheit erlangt aktuell der Pararectus Zugang, da dieser verschiedene Vorteile der vorderen Zugänge vereint und eine gute Alternative zu den Standardzugängen darstellt.
Da auch bei den Azetabulumfrakturen das Durchschnittsalter der Patienten kontinuierlich steigt und sich dadurch sowohl die Frakturtypen wie auch die Knochenqualität ändern, rückt auch hier die primär endoprothetische Versorgung in den Fokus. Bei der Kombination verschiedener altersspezifischer radiologischer Zeichen (imprimierte Domfragmente, Frakturen der quadrilateralen Fläche, schlechte Knochenqualität) wissen wir, dass das Risiko der rasant progredienten Koxarthrose (<12 Monate) nach Osteosynthese sehr hoch ist. Hinzu kommt, dass eine notwendige Teilbelastung von betagten Patienten häufig nicht umgesetzt werden kann. Verschiedene Ansätze unter Verwendung von Systemen der Revisionsendoprothetik (Abstützschalen, Zapfen, Augmente) – mit oder ohne additive Osteosynthese – oder die Kombination aus Osteosynthese und press-fit Pfannen werden diskutiert und zunehmend wissenschaftlich ausgewertet. Für valide Aussagen sind die bisherigen Untersuchungszeiten jedoch noch zu kurz.
Waren die Beckenringfrakturen des jüngeren Patientenkollektivs über Jahrzehnte der Inbegriff der Hochrasanzverletzungen und als sogenannte „killing-fractures“ gefürchtet, finden sich diese heutzutage zunehmend bei einem geriatrischen Patientenkollektiv mit eher niedrigenergetischen Traumamechaninsmus. Aus diesem Grund findet die von Rommens und Hofmann vorgestellte Klassifikation der „Fragility Fractures of the Pelvis“ (FFP) eine zunehmende Verwendung. Einigkeit besteht zwischenzeitlich darin, bei den sogenannten „Fragilitätsfrakturen“ in der Diagnostik direkt auf das CT zurückzugreifen. Hierbei kann vor allem die vollständige Frakturmorphologie am hinteren Beckenring erfasst und eine geeignete Therapiestrategie festgelegt werden.
Immobilisation vermeiden
Bei den Behandlungsstrategien muss immer die Vermeidung einer Immobilisation zielführend sein, da es gilt assoziierte Komplikationen bestmöglich zu verhindern. Ist die Indikation zur operativen Versorgung gestellt (ca. 25% der betreffenden Patienten in der Datenbank der AG Becken III DGU) variieren die verwendeten Verfahren teilweise doch recht deutlich und die Evidenz zur „optimalen“ operativen Therapie ist gering. Verschiedenste Ansätze werden diskutiert und zwischenzeitlich auch publiziert: Zu nennen sind die „360° Versorgung“ (Stabilisierung des vorderen und hinteren Beckenrings), die möglichst perkutane Versorgung (Kriechschrauben, transsakral, transiliosakral, supraazetabuläre LC-Schrauben, lumbopelvine Stabilisierungen, ilioiliakale Verfahren, ggf. Augmentation der Implantate, sowie interne und externe Fixateure. Ziel der operativen Versorgung sollte immer die mögliche zügige und schmerzreduzierte Vollbelastung sein.
Nachbehandlungsschema sowie Kontrolluntersuchungen
Einen nicht unwesentlichen Teil der erfolgreichen Therapie stellen definierte Nachbehandlungsschema sowie Kontrolluntersuchungen dar. Gerade Fragilitätsfrakturen des Beckenrings können vor allem bei konservativer, aber auch nach operativer Therapie durchaus noch höhere Instabilitäten entwickeln. Ausbleibende Frakturheilung oder zusätzliche Insuffizienzfrakturen an anderen Stellen des Beckens müssen rechtzeitig detektiert und konsequent behandelt werden. Bei persistierenden oder progredienten Beschwerden sollte die Indikation zur erneuten Bildgebung mittels CT daher eher großzügig gestellt werden.
Allen Fakturen vor allem des geriatrischen Patienten ist eine verminderte Knochenqualität und die entsprechend notwendige adäquaten Abklärung und Therapie nach den Leitlinien der DVO gemein. Ebenfalls essentiell ist eine gute Rehabilitation der Patienten mit ausreichender physiotherapeutischer Beübung. Zu empfehlen ist in den meisten Fällen eine stationäre geriatrische Komplexbehandlung. Ein besonderes Augenmerk sollte immer auch auf eine adäquate Patientenschulung hinsichtlich einer Sturzprophylaxe gelegt werden, um das Risiko weiterer Frakturen zu minimieren.